Contenu
- Objectif du test
- Risques et contre-indications
- Avant le test
- Pendant le test
- Après le test
- Interpréter les résultats
- Un mot de Verywell
Plus de 70 millions de tomodensitogrammes sont effectués aux États-Unis chaque année, selon une étude du Columbia University Medical Center de New York.
Objectif du test
Un scanner est une procédure indolore et non invasive qui peut être utilisée pour visualiser presque toutes les parties du corps. Depuis l'introduction de la technologie CT en 1967, la procédure d'imagerie est passée d'un outil de diagnostic médical à un outil qui a des applications dans la prévention, le dépistage et la gestion des maladies. Il est généralement utilisé lorsqu'une radiographie ne peut pas fournir suffisamment de détails sur une blessure ou un trouble, en particulier dans les situations d'urgence où le temps presse.
Parmi les nombreuses utilisations du scanner:
- Scanner de l'abdomen peut être utilisé pour identifier des masses dans le foie, les reins ou le pancréas, ou pour rechercher des causes de saignement dans les voies urinaires (hématurie).
- Scanner du système cardiovasculaire peut être utilisé pour cartographier le flux sanguin (angiographie par tomodensitométrie) et pour aider à diagnostiquer les troubles rénaux, l'anévrisme de l'aorte, l'athérosclérose ou l'œdème pulmonaire.
- Scanner du cœur peut aider à diagnostiquer et surveiller la maladie coronarienne (CAD) ou aider à la chirurgie de remplacement valvulaire.
- Scanner de la tête et du cerveau peut être utilisé pour rechercher des tumeurs, une hémorragie, un traumatisme osseux, une obstruction du flux sanguin et une calcification cérébrale (fréquemment observées chez les personnes atteintes de la maladie de Parkinson et de démence).
- Scanner des poumons peut aider à détecter les modifications de l'architecture pulmonaire dues à la fibrose (cicatrisation), l'emphysème, les tumeurs, l'atélectasie (poumon effondré) et l'épanchement pleural.
- Scanner du système squelettique peut aider à diagnostiquer une lésion de la moelle épinière, des fractures pathologiques, des tumeurs osseuses ou des lésions, et aider à évaluer une fracture complexe, l'ostéoporose ou des lésions articulaires causées par l'arthrite.
Compte tenu de cela, votre médecin peut commander ce test pour un certain nombre de raisons, y compris la présentation de symptômes liés à ces problèmes ou à d'autres, un événement (tel qu'un traumatisme physique), les résultats d'autres tests qui indiquent la nécessité d'une évaluation plus approfondie, et / ou la nécessité de surveiller un problème déjà diagnostiqué.
Avantages et limites
La technologie CT offre de nombreux avantages, en particulier dans les situations d'urgence où des images à contraste élevé peuvent être produites en littéralement quelques minutes. Les informations peuvent indiquer aux médecins si une intervention chirurgicale est nécessaire ou non.
Dans le cadre des soins d'urgence, la tomodensitométrie est supérieure aux rayons X, à l'imagerie par résonance magnétique (IRM) et à la tomographie par émission de positons (TEP). Seule une échographie peut égaler le scanner en termes de vitesse, mais elle a des limites dans les types de blessures ou de troubles qu'elle peut diagnostiquer.
Cela étant dit, il existe des situations où un scanner peut être moins efficace. Par exemple, une IRM est bien meilleure pour imager les organes et les tissus mous, y compris les articulations, les ligaments, les nerfs et les disques spinaux. Dans une situation non urgente, une IRM peut fournir des informations plus pertinentes qu'un scanner.
D'autre part, une IRM coûte deux fois plus cher et, parce qu'elle utilise de fortes ondes magnétiques, peut ne pas convenir aux personnes ayant des implants métalliques (y compris certains stimulateurs cardiaques, articulations artificielles et implants cochléaires).
En revanche, les technologies TEP et CT sont souvent combinées dans une unité à double usage, appelée TEP-CT. En fournissant à la fois des informations anatomiques et métaboliques, les scanners TEP-CT peuvent offrir de meilleures informations lors du diagnostic ou de la stadification du cancer.
Risques et contre-indications
Bien qu'il s'agisse d'un outil précieux pour le diagnostic et le dépistage, une tomodensitométrie comporte des risques liés à l'augmentation du risque de cancer et à la réaction aux agents de contraste.
Risque de cancer
La principale préoccupation que beaucoup de gens ont à propos des tomodensitogrammes est l'exposition à des niveaux de rayonnement «élevés» et le risque potentiel de cancer. S'il est vrai que la tomodensitométrie vous expose à 100 à 1 000 fois plus de rayonnement qu'une radiographie conventionnelle, cela ne se traduit pas nécessairement par une augmentation proportionnelle du risque de cancer.
Selon un National Cancer Institute (NCI), le risque de cancer d'un seul scanner est très faible. Comparé au risque moyen à vie de cancer chez les Américains (un sur cinq), le risque d'un scanner est plus ou moins de l'ordre d'un sur 2000. L'impact additif se traduit par un risque à vie d'environ 20,05% par rapport à la moyenne générale de 20%.
Les enfants peuvent être les plus à risque en raison du fait qu'ils ont plus d'années à vivre après la procédure par rapport, par exemple, à une personne dans la cinquantaine, la soixantaine ou la soixantaine. Cependant, une revue d'études de 2012 a mis en doute cette vanité et n'a trouvé aucune association claire entre les rayonnements médicaux et le risque de cancer chez les enfants.
Bien que cela ne devrait pas suggérer qu'il n'y a pas de risque, lorsqu'il est utilisé de manière appropriée, les avantages d'un scanner l'emportent presque toujours sur les risques possibles. Si vous avez déjà eu un ou plusieurs tomodensitogrammes dans le passé, il est important d'informer votre médecin si un nouveau scanner est commandé.
Agents de contraste
Les agents de contraste, également appelés agents de radiocontraste ou colorants de contraste, sont utilisés dans les tomodensitogrammes pour mettre en évidence des structures difficiles à différencier de leur environnement, telles que le cerveau, la colonne vertébrale, le foie ou les reins. La plupart sont à base d'iode et sont injectés par voie intraveineuse (dans une veine) avant le scan.
Pour certaines investigations gastro-intestinales, une solution orale ou de lavement peut être nécessaire. Le sulfate de baryum et la gastrografine à base d'iode (diatrizoate) sont les plus couramment utilisés.
Les effets secondaires des agents de contraste peuvent survenir dans 1% à 12% des cas, selon l'agent utilisé, selon une étude publiée dans le Journal international d'angiologieLes effets secondaires peuvent varier en gravité de légers à potentiellement mortels et se développer entre une heure et sept jours après la dose.
Les effets secondaires courants comprennent:
- Rinçage
- Téméraire
- Démangeaison
- Nez qui coule
- Tousser
- Vertiges
- Crampes abdominales
- Constipation
- La nausée
- Vomissement
Le diabète, l'asthme, les maladies cardiaques, les troubles thyroïdiens et l'insuffisance rénale peuvent augmenter votre risque d'effets secondaires.
Ceux qui ont une allergie connue à un agent de radiocontraste doivent être prétraités avec des antihistaminiques et des stéroïdes avant de recevoir un produit de contraste.
Des réactions allergiques potentiellement mortelles, connues sous le nom d'anaphylaxie, peuvent survenir dans 0,01% à 0,2% des cas. Les symptômes incluent essoufflement, urticaire, gonflement du visage, respiration cardiaque rapide, troubles respiratoires, crampes abdominales et sensation d'imminence condamner. Si elle n'est pas traitée immédiatement, l'anaphylaxie peut entraîner des convulsions, un coma, un choc et même la mort.
Considérations pédiatriques
Selon le NCI, entre 5 millions et 9 millions de tomodensitogrammes sont effectués sur des enfants aux États-Unis, y compris des nourrissons et des tout-petits, chaque année. Alors que le risque à vie de cancer chez les enfants à partir d'un seul scanner est faible, le NCI recommande que la procédure soit ajustée de sorte que la dose de rayonnement la plus faible possible soit délivrée pour obtenir un résultat d'imagerie clair.
Cela impliquerait:
- Effectuer des tomodensitogrammes uniquement lorsque cela est nécessaire
- Considérant d'autres modalités qui n'émettent pas de rayonnement, telles que l'échographie et l'imagerie par résonance magnétique (IRM)
- Ajuster le niveau de rayonnement en fonction de la taille et du poids de l'enfant
- Réduire le scan à la plus petite zone nécessaire
- Réduction de la résolution de numérisation si des images de haute qualité ne sont pas absolument nécessaires
Si plusieurs tomodensitogrammes sont recommandés, discutez des avantages et des risques avec votre médecin et n'hésitez pas à lui demander s'il existe d'autres moyens de parvenir à un diagnostic fiable.
Considérations relatives à la grossesse
Si vous êtes ou pensez être enceinte, ou avez essayé de devenir enceinte, informez votre médecin. De manière générale, si l'abdomen ou le bassin ne sont pas scannés, le risque pour votre fœtus est négligeable. Si la tomodensitométrie concerne l'abdomen ou le bassin, le risque pour votre bébé est toujours considéré comme faible, selon les conseils de l'American College of Obstetricians and Gynecologists (ACOG).
De même, les agents de contraste oraux et rectaux ne sont pas absorbés dans la circulation sanguine et ne peuvent pas nuire au fœtus. Bien que les agents intraveineux puissent traverser le placenta et pénétrer dans la circulation fœtale, les études chez l'animal à ce jour n'ont montré aucune preuve de préjudice.
Aussi faible que soit le risque, il est toujours préférable de parler à votre médecin de toute intervention pratiquée pendant la grossesse afin de pouvoir faire un choix éclairé.
En ce qui concerne l'allaitement, le baryum n'est pas absorbé dans la circulation sanguine et ne sera pas transmis à votre bébé dans le lait maternel. Bien que moins de 1% d'une solution à base d'iode puisse être transmise dans le lait maternel, l'ACOG a conclu que cette quantité ne peut pas nuire à un bébé et ne justifie pas l'interruption de l'allaitement.
Cela étant dit, certaines mères peuvent préférer une approche plus conservatrice et choisir d'éviter d'allaiter pendant 24 à 48 heures après le test. (Dans de tels cas, le pompage de l'approvisionnement de quelques jours à l'avance peut vous aider.)
Contre-indications
Les tomodensitogrammes sont presque toujours évités pendant la grossesse à moins que les avantages du test ne l'emportent clairement sur les risques potentiels.
D'autres contre-indications peuvent inclure:
- Une allergie connue à l'iode
- Hypothyroïdie ou thyroïde hypertrophiée (goitre)
- Traitement planifié à l'iode radioactif du cancer de la thyroïde
- Perforation gastro-intestinale (pour les solutions orales ou rectales)
D'un point de vue pratique, l'obésité peut exclure l'utilisation d'un scanner étant donné que la plupart des machines ne peuvent accueillir que des poids de moins de 425 à 450 livres et une mesure dos au ventre de moins de 28 pouces.
Avant le test
Les préparations pour un scanner peuvent varier en fonction du type de condition diagnostiquée et si un agent de contraste est utilisé. Votre médecin vous fournira des instructions spécifiques en fonction des objectifs du test.
Horaire
De l'arrivée à la fin, le rendez-vous devrait durer environ une à deux heures, selon les préparatifs nécessaires. Le scan lui-même sans agent de contraste prendra environ 15 à 30 minutes. Les machines plus récentes peuvent exécuter l'analyse en quelques minutes seulement.
Si un agent de contraste est utilisé, il peut s'écouler de plusieurs minutes à une heure pour que la solution circule entièrement dans la circulation sanguine ou le tractus gastro-intestinal. Soyez prêt à prendre en compte les retards lors de la planification du test et essayez d'arriver 15 minutes à l'avance pour vous connecter.
Emplacement
Le test est généralement effectué dans un hôpital ou un établissement de radiologie indépendant. Les nouveaux systèmes d'imagerie CT comprennent une grande unité en forme de beignet et une table de balayage motorisée qui entre et sort du scanner. Au centre du tunnel (portique) se trouvent une série d'émetteurs et de détecteurs de rayons X. Ceux-ci sont beaucoup moins claustrophobes et bruyants que les systèmes plus anciens.
Le radiographe effectuera la tomodensitométrie à partir d'une salle de contrôle anti-radiation adjacente à la salle de numérisation.
Quoi porter
Selon la partie de votre corps analysée, certains ou tous vos vêtements devront peut-être être enlevés. Portez des vêtements confortables sans fermetures à glissière, boutons, rivets ou boutons-pression (comme un survêtement).
Bien qu'un espace de stockage verrouillé puisse être fourni, laissez tous les objets de valeur à la maison. Étant donné que vous devrez retirer tout ce qui est en métal du site de numérisation (y compris les lunettes, les bijoux et les piercings), il est préférable de laisser tous les accessoires non essentiels à la maison.
Nourriture et boisson
Des restrictions de nourriture et de boisson peuvent être nécessaires pour certaines procédures CT, en particulier celles impliquant des agents de contraste. Dans de tels cas, on vous demandera peut-être d'arrêter de manger ou de boire six à huit heures à l'avance.
Certains médicaments peuvent également devoir être temporairement arrêtés. Informez votre médecin de tous les médicaments que vous prenez, qu'ils soient prescrits, en vente libre ou récréatifs.
Si un agent de contraste rectal a été commandé, vous devrez subir une préparation intestinale un jour avant la procédure, ce qui implique des restrictions alimentaires et des laxatifs pour vous assurer que l'intestin est entièrement exempt de matières fécales.
Ce qu'il faut apporter
Assurez-vous d'apporter votre pièce d'identité et votre carte d'assurance maladie lorsque vous vous connectez au laboratoire. Si votre enfant subit le scan, vous voudrez peut-être apporter une peluche s'il est particulièrement anxieux.
Si un agent de contraste rectal est commandé, vous pouvez apporter une serviette hygiénique pour éviter les fuites anales après que la solution est évacuée du côlon.
Coût et assurance maladie
Le coût d'une tomodensitométrie conventionnelle sans agent de contraste se situe entre 600 $ et 1 500 $ selon l'état dans lequel vous vivez et l'établissement que vous choisissez. Une évaluation plus approfondie avec un agent de contraste peut être aussi élevée que 5 000 $.
En règle générale, les tomodensitogrammes nécessitent une forme de préautorisation d'assurance. Votre médecin peut soumettre cette demande en votre nom. Si l'analyse est refusée, demandez la raison par écrit. Vous pouvez ensuite apporter la lettre à votre bureau national de protection des consommateurs pour obtenir de l'aide pour soumettre un appel. Votre médecin doit également fournir une motivation supplémentaire pour expliquer pourquoi le test est crucial.
Si elle est approuvée, assurez-vous de savoir ce que seront vos menues dépenses. Si vous n'êtes pas assuré ou sous-assuré, recherchez les meilleurs prix. Dans l'ensemble, les unités de radiologie hospitalière sont plus chères que les unités indépendantes.
Vous pouvez également demander si le laboratoire propose des options de paiement flexibles. Si vous n'êtes pas assuré, demandez-leur s'ils ont un programme d'assistance aux patients avec une structure de prix à plusieurs niveaux.
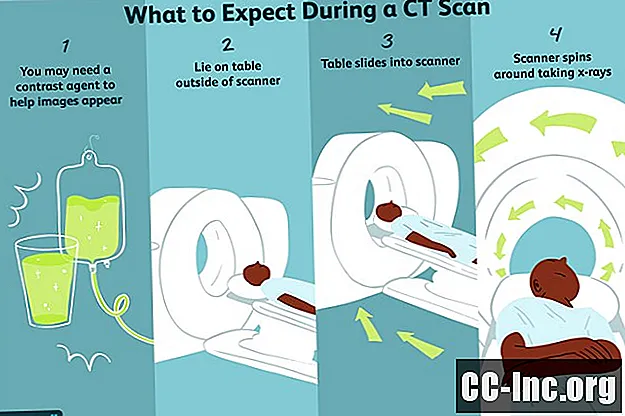
Pendant le test
Le test sera effectué par un radiographe spécialement formé dans une salle de numérisation. Une infirmière peut également être présente.
Pré-test
Le jour du test, après vous être connecté et avoir confirmé vos informations d'assurance, il vous sera peut-être demandé de signer un formulaire de consentement indiquant que vous comprenez le but et les risques de la procédure. Vous serez ensuite conduit dans un vestiaire pour changer vos vêtements.
Si vous avez un scanner conventionnel, vous êtes maintenant prêt à vous mettre en place dans la salle de numérisation. Mais si votre médecin a ordonné que votre test soit fait avec un agent de contraste, vous devrez subir des préparations supplémentaires:
- Si un agent de contraste IV est commandé, vous serez positionné sur la table dans la salle de numérisation et une ligne IV sera insérée dans une veine, généralement dans le bras ou l'aine, après quoi un agent de contraste est injecté. Dans certains cas, l'agent peut être injecté directement dans l'articulation (arthrogramme) ou la colonne vertébrale inférieure (myélogramme). Vous pouvez ressentir de brèves bouffées de chaleur ou un goût métallique dans la bouche. Selon la partie du corps analysée, vous devrez peut-être attendre plusieurs minutes ou plus en position couchée ou couchée. La ligne IV est maintenue en place jusqu'à la fin de l'analyse.
- Si un agent de contraste oral est commandé, il vous sera demandé de boire une substance crayeuse (baryum) ou aqueuse (Gastrografin) avant entrer dans la salle de numérisation. En fonction de la partie du corps à évaluer, vous devrez peut-être attendre 30 à 60 minutes avant que l'analyse puisse être effectuée. Informez l'infirmière ou le radiologue si vous ressentez des nausées ou une détresse de quelque nature que ce soit.
- Si un agent de contraste rectal est commandé, vous serez positionné sur la table dans la salle de numérisation et votre rectum sera lubrifié. Un tube de lavement sera inséré pour remplir progressivement votre côlon avec l'agent de contraste (et parfois de l'air). Pour soulager les spasmes musculaires, vous pouvez recevoir une injection de Buscopan (butylscopolamine). Un ballon à l'extrémité du tube est ensuite gonflé pour éviter les fuites et y est conservé jusqu'à ce que l'analyse soit terminée.
Selon l'enquête, on peut vous demander de vous allonger sur le dos, le côté ou le ventre. La table peut être relevée ou abaissée et des sangles et des oreillers peuvent être utilisés pour vous maintenir en position et vous aider à rester immobile pendant le test. S'il est impératif de ne pas bouger pendant le balayage, les nouveaux systèmes de tomodensitométrie multi-détecteurs sont rapides et faciles, ce qui réduit le temps dont vous avez besoin pour maintenir votre position.
Si vous accompagnez votre enfant, vous devrez porter un tablier de protection pour minimiser l'exposition aux radiations. Pendant le scan proprement dit, vous resterez dans la salle de contrôle avec le technologue, mais pourrez communiquer avec votre enfant via le haut-parleur bidirectionnel.
Tout au long du test
Quand il est temps de commencer, le technicien vous le fera savoir en communiquant avec vous via le haut-parleur. Au début, la table motorisée entrera et sortira rapidement du scanner. Ceci permet de s'assurer que la table est dans la bonne position de départ et que le scan couvrira toute la partie du corps faisant l'objet de l'enquête. Vous verrez également des lignes lumineuses spéciales projetées sur votre corps pour vous assurer que vous êtes dans la bonne position.
À partir de là, la table se déplacera lentement dans le scanner. Le portique tournera autour de vous lorsque les émetteurs de rayons X produiront un réseau de faisceaux. Les faisceaux traverseront votre corps et seront reçus par les détecteurs correspondants.
Lors de chaque scan, n'oubliez pas de rester immobile.Dans certains cas, on vous demandera peut-être de retenir votre souffle. Votre position peut également être modifiée pour obtenir des vues différentes. Contrairement aux scanners CT des anciens appareils, les plus récents n'émettent que de légers bourdonnements, vrombissements ou cliquetis. Vous ne ressentirez aucune douleur du scan lui-même.
Si vous avez besoin d'éternuer ou de démanger, ou si vous avez des crampes, informez le technicien. Il n'y a aucun problème à arrêter momentanément le test. Dans certains cas, le technicien peut être en mesure de vous mettre à l'aise sans obstruer l'imagerie.
Un ordinateur traduira ensuite les signaux en une série d'images transversales (tomographiques) appelées tranches. Grâce au traitement numérique géométrique, les tranches bidimensionnelles peuvent être converties en une image 3D finale.
Post-test
Une fois les scans terminés, le radiographe revérifiera pour s'assurer que les images sont clairement visualisées.
- Si un agent de contraste IV a été utilisé, la ligne IV sera retirée et la plaie de ponction bandée.
- Si un agent de contraste oral a été utilisé, vous recevrez un verre d'eau et vous serez encouragé à boire beaucoup de liquides.
- Si un agent de contraste rectal a été utilisé, la solution sera extraite du côlon par le tube de lavement. Une fois le tube retiré, vous serez conduit aux toilettes pour expulser le reste dans les toilettes. Une serviette hygiénique peut être fournie pour protéger vos vêtements des fuites. Un laxatif peut également être proposé pour aider à nettoyer l'intestin et prévenir la constipation.
Dans la plupart des cas, vous pouvez vous remettre dans vos vêtements et vous conduire à la maison ou au travail.
Après le test
La plupart des agents de contraste à base d'iode ont une demi-vie comprise entre deux et quatre heures, ce qui signifie qu'ils sont complètement éliminés de votre corps en un jour ou deux. Une grande partie de la solution sera excrétée dans l'urine, alors buvez beaucoup de liquide.
Si vous avez reçu une solution de baryum, vous pourriez souffrir de constipation à court terme et vos selles pourraient être crayeuses pendant un jour ou deux. Si vous n’allez pas à la selle après deux jours, appelez votre médecin. Un lavement baryté peut parfois provoquer une impaction et entraîner une occlusion intestinale. Un lavement spécial peut être nécessaire pour éliminer l'impaction.
Le rayonnement de la tomodensitométrie ne restera pas dans le corps et vous ne ferez aucun mal à quiconque que vous touchez, embrassez ou près de vous.
Quel que soit le type de tomodensitométrie effectué, appelez votre médecin si vous présentez des symptômes inhabituels, notamment de la fièvre, des frissons, des vomissements, un essoufflement ou une accélération du rythme cardiaque.
Interpréter les résultats
Votre médecin devrait recevoir les résultats du scanner dans un délai d'un jour ou deux. En plus des images, le radiologue préparera un rapport détaillé décrivant les résultats normaux et anormaux.
Un scanner peut parfois fournir des preuves définitives d'un trouble, en particulier des fractures; calculs rénaux; caillots; ou le rétrécissement (sténose) des vaisseaux sanguins, des voies respiratoires ou des intestins.
À d'autres moments, une analyse ne peut que suggérer ce qui se passe. Cela est particulièrement vrai avec les excroissances, les lésions et les tumeurs anormales. Une enquête plus approfondie est souvent nécessaire pour déterminer si la croissance est bénigne ou maligne et quels types de cellules peuvent être impliqués.
Dans certains cas, aucun problème ne peut être détecté. Cela ne veut pas dire que vous êtes nécessairement en clair. Cela indique simplement que rien n'a été détecté sur la base des limites de la technologie CT.
Sur la base des résultats, votre médecin peut proposer un plan de traitement ou recommander des tests supplémentaires.
Suivre
Si une enquête plus approfondie est nécessaire, le diagnostic peut impliquer des tests sanguins, des tests d'urine, des cultures, des biopsies tissulaires, d'autres tests d'imagerie ou même une chirurgie exploratoire.
En cas de suspicion de cancer, une combinaison TEP-TDM peut fournir des preuves plus définitives d'une tumeur maligne parallèlement à une biopsie de la croissance elle-même.
Un mot de Verywell
Aussi précis et rapide qu'un scanner puisse être, les résultats sont parfois sujets à interprétation. Si vos symptômes persistent malgré un résultat «normal», discutez avec votre médecin d'autres options de test ou demandez une référence à un spécialiste qui pourra peut-être élargir l'enquête. N'ayez jamais peur de demander un deuxième avis ou de demander que vos dossiers soient transmis à un autre médecin.
Les images CT sont aujourd'hui stockées sous forme de fichiers de données électroniques et peuvent être envoyées par courrier électronique ou par d'autres moyens en cas de besoin.