
Contenu
La bande iliotibiale (IT) est une bande solide et épaisse de tissu fibreux qui commence à la hanche et longe la cuisse externe, se fixant sur le bord extérieur du tibia (tibia) juste en dessous de l'articulation du genou. La bande travaille avec les quadriceps (vos muscles de la cuisse) pour assurer la stabilité à l'extérieur de l'articulation du genou pendant le mouvement.Une lésion ou une irritation de la bande ilio-tibiale, appelée syndrome de la bande iliotibiale, peut provoquer une douleur douloureuse ou aiguë souvent ressentie à l'extérieur du genou. Parfois, la douleur se propage à la cuisse et / ou à la hanche.
Le diagnostic du syndrome de la bande IT est souvent effectué cliniquement par une anamnèse détaillée et un examen physique. Une fois le diagnostic posé, votre médecin élaborera un plan de traitement comprenant une combinaison de réduction de l'activité, de prise d'un médicament anti-inflammatoire et de thérapie physique.
Symptômes
Le syndrome de la bande informatique est une affection la plus fréquente chez les coureurs, en plus des cyclistes, des joueurs de football, des joueurs de hockey sur gazon, des basketteurs et des rameurs.
Étant donné que la bande IT agit comme un stabilisateur pendant la course, elle peut devenir irritée et enflammée lorsqu'elle est surutilisée ou stressée.
Cette irritation peut progressivement conduire à une douleur douloureuse et brûlante ressentie sur la face externe (latérale) du genou ou du bas de la cuisse. Parfois, la douleur est également ressentie près de la hanche. La douleur est souvent plus intense en descendant des escaliers ou en se levant d'une position assise.
Au fil du temps, la douleur peut devenir constante et vive ou poignante en qualité. Au fur et à mesure que la douleur devient plus intense, un gonflement du genou extérieur peut survenir.
Les causes
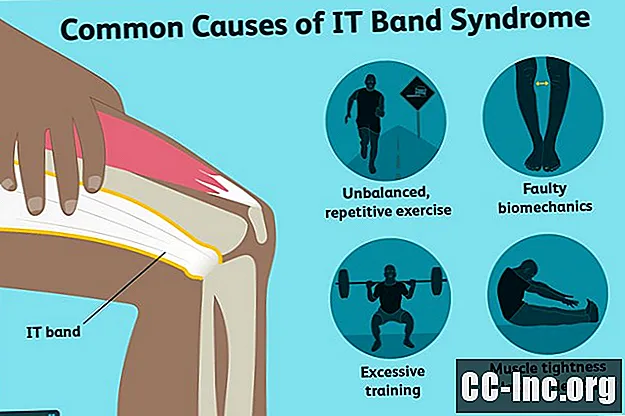
Les causes courantes du syndrome de la bande IT sont un entraînement excessif et / ou une augmentation trop rapide de l'entraînement. Outre de mauvais schémas d'entraînement, une biomécanique défectueuse peut également rendre une personne plus vulnérable au développement du syndrome de la bande IT.
Voici des exemples d'erreurs biomécaniques prédisposées:
- Pronation excessive du pied
- Écart de longueur de jambe
- Inclinaison pelvienne latérale
- Jambes arquées
Le syndrome de la bande informatique est également courant chez les coureurs qui effectuent des exercices répétitifs et déséquilibrés, comme ne courir que d'un côté d'une route couronnée ou ne courir que dans un sens autour d'une piste. La plupart des routes sont inclinées sur les côtés et le long du bord provoque le pied extérieur doit être plus bas que le pied intérieur. Ceci, à son tour, provoque l'inclinaison du bassin d'un côté, sollicitant la bande IT.
Une tension musculaire ou un manque de flexibilité dans les muscles fessiers (fesse), tenseur du fascia lata (un muscle de la hanche) et quadriceps (cuisse) peuvent également augmenter le risque de développer un syndrome de la bande IT.
Quand consulter un médecin
Il est important de consulter votre médecin pour toute douleur au genou sévère, qui s'aggrave ou qui persiste pendant plus de quelques jours. En plus de la douleur au genou, d'autres signes qui justifient une attention médicale comprennent:
- Incapacité à marcher confortablement ou blocage du genou (incapacité à plier le genou)
- Gonflement ou changements cutanés (par exemple, décoloration, rougeur ou chaleur)
- Une blessure ou un traumatisme qui provoque une déformation autour de l'articulation du genou
- Présence de fièvre ou d'autres symptômes inhabituels
Diagnostic
Le diagnostic du syndrome de la bande iliotibiale est presque toujours clinique, ce qui signifie que seuls des antécédents médicaux et un examen physique sont nécessaires. Rarement, une imagerie est nécessaire pour confirmer un diagnostic de syndrome informatique.
Antécédents médicaux
Si vous ressentez une douleur latérale au genou / à la cuisse / à la hanche, il est judicieux de noter quelques notes sur votre douleur avant votre rendez-vous chez le médecin. Par exemple, essayez de répondre à certaines de ces questions, qui sont celles que votre médecin vous posera probablement lors de votre visite:
- Quand ta douleur a-t-elle commencé?
- Votre douleur est-elle constante ou va-t-elle et vient-elle?
- Qu'est-ce qui aggrave votre douleur? Qu'est-ce qui le rend meilleur?
- Participez-vous à une activité sportive intense ou à un programme d'entraînement?
- Avez-vous récemment subi un traumatisme ou une blessure?
- Ressentez-vous d'autres symptômes en plus de la douleur, comme un gonflement ou une instabilité du genou?
Examen physique
Pendant l'examen physique, votre médecin inspectera et appuiera sur (palper) toute l'articulation du genou.
Une découverte caractéristique pour le syndrome de la bande ilio-tibiale est la douleur au-dessus de l'épicondyle fémoral latéral - une petite projection du bas de la cuisse où passe la bande ilio-tibiale.
Votre médecin peut également effectuer le test de compression Noble dans lequel votre genou est fléchi et étendu pendant que votre fournisseur applique une pression sur l'épicondyle fémoral latéral avec son pouce. Si une sensation de claquement ou de claquement ou une douleur est ressentie au niveau ou au-dessus de l'épicondyle lorsque le le genou est fléchi (souvent une douleur maximale est ressentie à 30 degrés de flexion du genou), le test est positif.
En plus d'examiner l'articulation de votre genou, votre médecin évaluera la force et la souplesse de vos quadriceps (situés à l'avant de la cuisse) et des ischio-jambiers (situés à l'arrière de la cuisse).
Imagerie
Si l'imagerie est utilisée pour confirmer un diagnostic de syndrome de la bande iliotibiale, il s'agit généralement d'une imagerie par résonance magnétique (IRM).
Diagnostics différentiels
De nombreux diagnostics différentiels pouvant être envisagés pour le syndrome de la bande ilio-tibiale se chevauchent avec ceux de la douleur générale ou latérale du genou, y compris le syndrome de douleur fémoro-patellaire, la déchirure du ménisque latéral et la déchirure du ligament collatéral latéral.
Deux diagnostics supplémentaires - la tendinite poplitée et la tendinopathie du biceps fémoral - ont un chevauchement significatif avec le syndrome de la bande IT car ils résultent aussi souvent d'une course excessive, en particulier de la descente.
La bonne nouvelle est qu'un examen physique accompagné d'une IRM (dans certains cas) peut généralement différencier ces diagnostics.
Tendinite poplitée
Le tendon poplité relie le fémur au muscle poplité (un petit muscle situé à l'arrière du genou). Le muscle poplité travaille avec le tendon poplité pour contrôler le mouvement vers l'avant et la rotation du genou.
La tendinite poplitée - qui fait référence à l'irritation du tendon poplité - résulte généralement d'une course et d'une marche excessives en descente et provoque une douleur à l'extérieur du genou qui se propage parfois à l'arrière du genou. Enflure et rougeur à l'extérieur du genou , ainsi qu'une instabilité du genou peuvent également être présentes.
Tendinopathie du biceps fémoral
Le tendon du biceps fémoral relie le muscle biceps fémoral (l'un des trois muscles ischio-jambiers) au genou latéral. Semblable au syndrome de la bande iliotibiale, une course excessive peut entraîner une irritation du site d'insertion du tendon du biceps fémoral provoquant une douleur à l'extérieur du genou.
Causes possibles de la douleur au genouTraitement
Le traitement du syndrome informatique comprend généralement une approche globale, y compris ce qui suit.
RIZ. Protocole
Le riz. Le protocole est important pour la prise en charge immédiate et initiale de la douleur liée à l'anneau ilio-tibial.
- Repos (ou réduire l'activité): Que vous ayez reçu un diagnostic ou que vous soupçonniez un syndrome de la bande iliotibiale, votre première étape devrait être de reposer la jambe touchée.
- La glace: Placer de la glace (par exemple, un sachet de gel froid ou un sac de légumes surgelés) avec une fine serviette à l'extérieur de votre genou pendant des séances de 15 minutes toutes les deux heures peut soulager votre douleur et aider à soulager l'inflammation.
- Compression: Si vous avez reçu un diagnostic de syndrome de bande IT, discutez avec votre médecin de la possibilité d'enrouler un bandage Ace ou un coussin de compression de bande IT juste au-dessus de votre genou. La compression de cette zone peut aider à stabiliser le genou et à réduire la friction (lorsque la bande ilio-tibiale glisse sur l'épicondyle latéral du genou).
- Élévation: Lorsque vous givrez votre genou, faites de votre mieux pour garder votre jambe surélevée au-dessus de votre cœur.
Médicament
Pour soulager la douleur et l'inflammation causées par le syndrome de la bande iliotibiale, parlez à votre médecin de la prise d'un anti-inflammatoire non stéroïdien (AINS). Si vous ne pouvez pas tolérer les AINS oraux, comme l'ibuprofène ou Aleve (naproxène), parlez à votre médecin de la prise d'un AINS topique (appliqué sur la peau).
À court terme, un injection de stéroïdes (cortisone) peut soulager la douleur. Ce traitement est généralement envisagé si une personne continue de ressentir de la douleur malgré l'adhésion au R.I.C.E. protocole, prendre un AINS (si possible) et suivre une thérapie physique pendant six à 12 semaines.
Thérapie physique
Une fois que l'inflammation et la douleur de la bande IT initiale ont disparu, la thérapie physique est la prochaine étape clé de la guérison.Un physiothérapeute utilisera différentes techniques pour améliorer la force, la mobilité et la flexibilité des jambes.
En plus de vous apprendre à effectuer des exercices de renforcement et de flexibilité appropriés, un PT qualifié peut également vous aider à corriger les erreurs biomécaniques et à apporter des corrections dans la technique ou la faiblesse ou la contraction musculaire.
À quoi s'attendre de la physiothérapieChirurgie
Une intervention chirurgicale pour allonger la bande IT est rarement nécessaire pour traiter le syndrome de la bande IT. Il n'est généralement indiqué que si la douleur persiste et limite les activités, malgré l'adhésion à des thérapies conservatrices pendant environ six mois.
Bien qu'il existe différents types de procédures chirurgicales d'allongement de la bande IT et que la récupération dépend de celle qui est effectuée, la plupart des patients sont en mesure de reprendre leurs activités en cours d'exécution dans les six à douze semaines.
La prévention
Étant donné que les coureurs sont le plus souvent affectés par le syndrome de la bande IT, voici quelques conseils de course pour vous aider à prévenir l'irritation et la douleur de la bande IT:
- Lorsque vous vous entraînez, n'augmentez pas votre distance de plus de 10% par semaine, prenez une journée de repos entre les jours de course et augmentez progressivement votre vitesse ou votre intensité d'inclinaison.
- Étant donné que la quantité de soutien ou de coussin dans vos chaussures peut aggraver ou atténuer les problèmes de bande informatique, assurez-vous de choisir des chaussures de course appropriées et de remplacer les chaussures de course vieillissantes (au moins tous les 400 miles).
- Évitez le surentraînement et obtenez un repos et une récupération adéquats. Des entraînements de course fréquents à haute intensité peuvent faire plus de mal que de bien.
- Pensez à mélanger votre entraînement pour équilibrer votre corps (par exemple, la natation ou le kayak)
- Courez sur une surface douce et plane ou dans des directions alternées sur la route pour éviter de stresser la bande IT.
- Essayez de courir en arrière pour corriger le déséquilibre musculaire et réduire la pression sur les genoux.
- Discutez avec votre médecin de l'utilisation d'orthèses ou d'inserts, surtout si vous avez des arcades hautes.
Un mot de Verywell
Pour la grande majorité, la douleur de la bande IT peut bien guérir avec des mesures simples, comme réduire votre activité et prendre un AINS. Afin d'éviter une récurrence de la douleur informatique, il est essentiel de traiter les problèmes sous-jacents potentiels tels qu'un entraînement excessif, une biomécanique défectueuse et des muscles tendus.
Restez proactif dans la santé de votre bande IT - par exemple, discutez avec votre médecin et votre physiothérapeute des exercices que vous pouvez faire à la maison pour renforcer les muscles environnants de la bande IT. De plus, si vous êtes un coureur passionné ou un sportif, obtenez de l'aide pour concevoir un programme d'entraînement doux, simple et progressif.