
Contenu
Si vous souffrez d'immobilité liée à la sclérose en plaques (SEP), votre manque d'activité physique vous expose à un risque élevé de développer des problèmes tels que des escarres, des muscles et des articulations raides et une faiblesse osseuse. Ces problèmes peuvent entraîner de graves complications médicales, telles que des infections et des blessures, mais vous pouvez prendre des mesures pour les prévenir et les premiers signes qui peuvent indiquer qu'ils pourraient se développer.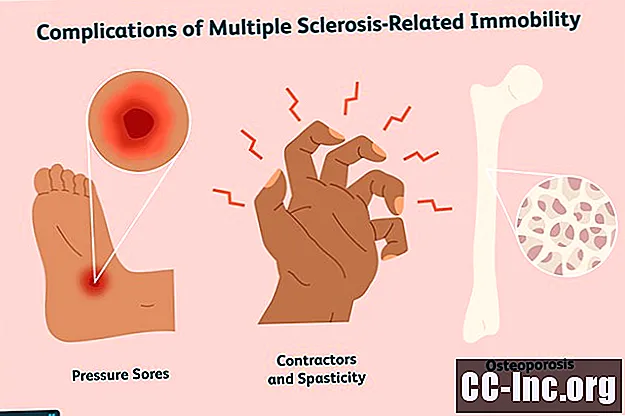
Escarres
Les escarres (également appelées escarres, escarres ou escarres) sont des zones de peau fragile ou crue qui se développent après s'être assis ou allongé dans la même position pendant une période prolongée. La pression excessive interrompt le flux sanguin vers la peau et les tissus situés en dessous. Sans oxygénation adéquate, la peau se décompose et une plaie se forme.
Les escarres se forment sur les parties osseuses du corps, le plus souvent le coccyx, la hanche et le sacrum, qui est la zone la plus basse de votre colonne vertébrale au-dessus de vos fesses. Ils peuvent également se former sur le talon, l'omoplate, l'intérieur du genou, le coude et l'arrière de la tête.
Reconnaître les escarres
Le problème avec les escarres, c'est qu'elles ne commencent pas par avoir l'air mal. Ils peuvent commencer comme une petite zone de peau rouge et peuvent progresser rapidement si la pression n'est pas soulagée.
L'un des premiers signes révélateurs d'une escarre est une zone de peau rougie qui, lorsqu'elle est pressée, reste rouge au lieu de revenir à sa couleur normale. C'est ce qu'on appelle une escarre de stade un.
Au fur et à mesure que la plaie de pression progresse, la zone rouge de la peau peut commencer à gonfler, à former des cloques et éventuellement à se décoller. La plaie peut s'aggraver, s'étendant jusqu'à la couche de graisse sous la peau, et éventuellement au muscle et éventuellement à l'os. C'est ce qu'on appelle une escarre de stade quatre.
Les 4 étapes des escarresComplications
L'une des plus grandes préoccupations liées aux escarres est le risque d'infection, qui peut provoquer de la fièvre et peut se propager ou même mettre la vie en danger.
Quand consulter un médecin
Les signes d'une infection qui justifient une attention médicale comprennent:
- Fièvre
- Odeur nauséabonde émanant de la plaie
- Rougeur, gonflement ou chaleur
- Décharge épaisse blanche / jaune / verte
- Agrandissement de la taille
La prévention
La prévention est la clé des escarres. Rester actif, quand et si possible, est important, même si vous n'êtes pas très motivé.
Les dispositifs de soutien anti-pression comprennent un matelas spécial pour votre lit et / ou un coussin pour votre chaise ou fauteuil roulant. Vous pouvez obtenir des recommandations et une prescription pour les bons produits auprès de votre physiothérapeute ou physiatre.
Si vous n'êtes pas en mesure de maintenir une mobilité, (vous êtes alité ou lié à une chaise), il est important de changer de position au moins toutes les deux heures. Cela peut nécessiter les soins d'un infirmier ou d'un gardien.
Comment prévenir les escarresContractures et spasticité
L'immobilité induite par la SP provoque une raideur des articulations et des muscles, ce qui restreint votre amplitude de mouvement. Et la SP provoque souvent une raideur et une contraction des muscles, avec ou sans immobilité.
La contraction musculaire est le raccourcissement d'un muscle pendant le mouvement, qui est normalement suivi d'une relaxation (allongement du muscle). Des contractures peuvent se développer lorsque les muscles restent contractés même en l'absence de mouvement.
La spasticité est une augmentation anormale du tonus musculaire ou de la raideur musculaire qui interfère avec le mouvement et peut être associée à des spasmes musculaires et à des douleurs. La spasticité survient généralement si vous avez des contractures, mais elle peut survenir en l'absence d'elles.
Une spasticité sévère diminue votre mobilité, ce qui augmente encore vos chances de développer des contractures (un cercle vicieux).
Reconnaître les contractures et la spasticité
Si vous remarquez des mouvements saccadés soudains, vous pouvez avoir une spasticité. Si vous tenez vos mains, vos bras, vos jambes ou vos pieds dans une position inhabituelle au repos, vous pourriez développer des contractures. La douleur lors du mouvement de vos muscles est un autre signe de contractures.
Complications
Les contractures et la spasticité peuvent toutes deux être associées à la douleur. Ils interfèrent également avec le contrôle musculaire, pouvant même causer des blessures lorsque vous essayez d'utiliser vos muscles.
La prévention
La gestion de la raideur, des contractures et de la spasticité articulaires permet d'arrêter ce cycle d'événements et d'éviter les blessures.
Plusieurs stratégies peuvent aider à la prévention, notamment:
- Faire de l'exercice régulièrement, comme la marche
- Étirer vos muscles tous les jours
- Thérapie physique
- Mouvements passifs dirigés par le soignant si votre contrôle musculaire est très limité
- Relaxants musculaires, par exemple Lioresal (baclofène)
- Injections de Botox dans le muscle affecté
Rarement, une intervention chirurgicale est nécessaire pour allonger le muscle et le tendon et améliorer l'amplitude des mouvements.
Ostéoporose
Être à mobilité réduite ou sédentaire en raison de problèmes liés à la SEP peut également contribuer au développement de l'ostéoporose, une condition de perte et d'affaiblissement osseux qui augmente le risque de fracture osseuse.
La partie trompeuse de l'ostéoporose est que c'est une maladie silencieuse. En fait, l'ostéoporose est généralement diagnostiquée par radiographie, généralement après qu'une fracture s'est déjà produite.
Le lien entre l'ostéoporose et la sclérose en plaquesLa prévention
Avant de commencer un régime de renforcement des os, il est préférable de consulter un physiothérapeute qui a déjà travaillé avec une mobilité réduite. Vous recevrez un programme d'exercices de mise en charge qui tient compte de vos autres problèmes liés à la SEP, comme la faiblesse musculaire, la fatigue et la spasticité.
Des exemples d'activités de mise en charge comprennent le tennis, la danse, la levée de poids, la marche rapide et le jogging.
Vous pouvez participer à des exercices de mise en charge même si vous êtes en fauteuil roulant - y compris le yoga en fauteuil roulant, le Tai Chi, le basket-ball ou l'athlétisme.Le renforcement des bras à l'aide d'une bande de résistance peut également fournir une pratique de mise en charge.
Il est préférable que vous puissiez faire vos exercices pendant 30 minutes par jour. Mais si c'est trop, faites ce que vous pouvez - quelques minutes c'est bien mieux que rien.
En plus de l'exercice, il est important de bien manger. Les repas riches en fruits, légumes, protéines maigres et calcium sont bons pour maintenir des os solides. Vérifiez auprès de votre médecin si un supplément de calcium vous convient ou non. La vitamine D est importante pour l'absorption du calcium, alors assurez-vous d'en consommer suffisamment grâce à votre alimentation et à votre exposition au soleil.
Supplémentation en vitamine D dans la SPUn mot de Verywell
Vivre avec la SP est un voyage, alors prenez chaque jour un à la fois, soyez gentil avec vous-même dans les moments difficiles, apprenez ce que vous pouvez, allez de l'avant et chérissez tous les hauts. Vous devrez peut-être faire face à des épisodes d'immobilité, mais ils peuvent s'améliorer à mesure qu'une exacerbation se résout. Lors de vos stades d'immobilité les plus sévères, il est important d'essayer d'éviter les complications, qui peuvent durer bien au-delà de l'exacerbation elle-même.
- Partager
- Retourner
- Texte