Contenu
- Points de contrôle immunitaires
- Les inhibiteurs de point de contrôle sont des médicaments pour aider les lymphocytes T à obtenir des ordres de marche
- Les cellules cancéreuses peuvent essayer de produire en masse des «conseillers anti-guerre»
- Traitements ciblant PD-1 ou PD-L1
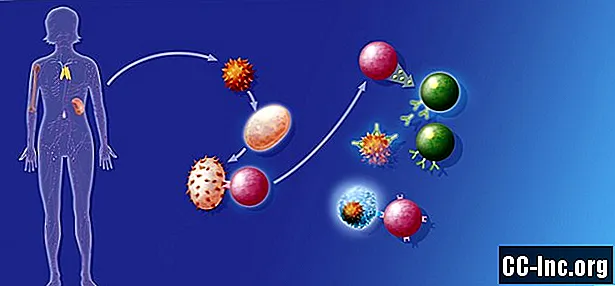
Avec une force aussi puissante que le système immunitaire, il doit y avoir un moyen de réduire d'un cran les choses afin que les cellules normales et saines ne soient pas attaquées par erreur. Heureusement, le système immunitaire est conçu avec ces contrôles de sécurité en place. Cependant, les cellules cancéreuses, issues de cellules autrefois normales, peuvent parfois utiliser ces contrôles de sécurité à leur avantage pour éviter d'être attaquées par le système immunitaire. Ces contrôles de sécurité (failles, en fait) sont connus scientifiquement sous le nom de points de contrôle immunitaires, et les médicaments qui éliminent les points de contrôle sont des inhibiteurs de points de contrôle.
Points de contrôle immunitaires
Tout comme les processus critiques dans les affaires et la logistique, la décision de l'organisme de déclencher une réponse immunitaire nécessite souvent plusieurs «approbations» et «approbations» avant que les roues ne se mettent en mouvement - chaque service peut ou non porter le même poids et un seul le ministère ne dicte pas nécessairement la décision.
En tant que tel, plusieurs mesures de protection complexes aident à empêcher le système immunitaire de réagir de manière excessive à un envahisseur étranger ou de confondre un composant du «soi» avec un envahisseur dangereux. Ces garanties peuvent être utilisées sournoisement par les cellules cancéreuses pour éviter la détection immunitaire, mais elles peuvent également être utilisées par les développeurs de médicaments pour dégager les cellules cancéreuses afin qu'elles ne soient plus «invisibles» pour le système immunitaire.
Cette décision commerciale biologique de monter une réponse immunitaire implique parfois une coordination importante avec «le département de la mort cellulaire», c'est-à-dire la voie de la mort programmée 1 (PD-1) régulant les réponses inflammatoires dans les tissus.
Les inhibiteurs de point de contrôle sont des médicaments pour aider les lymphocytes T à obtenir des ordres de marche
La voie PD-1 a une «ligne directe» vers les cellules T, les soldats immunitaires qui sortent et tuent les cellules cancéreuses; cependant, il est loin d'être sûr que les soldats de cellules T s'organiseront, formeront un front et commenceront à détruire les cellules cancéreuses. C'est parce que d'autres départements ont également des commentaires sur les lymphocytes T et leurs activités. Il y a plusieurs approbations qui doivent avoir lieu avant que les soldats reçoivent leurs ordres de marche.
L'une des choses qui déterminent si les ordres de marche sont donnés est le récepteur PD1, qui sert un peu comme un général de premier plan dans la chaîne de commandement. Deux "conseillers" à ce général qui conseillent vivement contre déclarant la guerre aux cellules cancéreuses sont PDL-1 et PDL-2. Ces conseillers anti-guerre, PDL-1 et PDL-2, sont en fait des molécules qui se lient aux récepteurs PD1 des lymphocytes T. Lorsqu'ils se lient, ils disent aux lymphocytes T de se retirer, qu'ils n'ont aucun ordre de marche contre le cancer.
Les cellules cancéreuses peuvent essayer de produire en masse des «conseillers anti-guerre»
Parfois, les cellules cancéreuses font beaucoup de conseillers anti-guerre, dans leur propre intérêt. L'un ou les deux PD-L1 et PD-L2, sur les cellules des tissus, y compris les cellules cancéreuses, peuvent se lier aux récepteurs PD1 des cellules T et inhiber leur fonction.
Le blocage de cette interaction entre PD-1 sur les cellules T et ses deux joueurs, qui sont à la surface d'autres cellules, peut entraîner une activation plus forte des cellules T et une série d'événements qui se traduisent par une réponse inflammatoire rapide.
Traitements ciblant PD-1 ou PD-L1
Certaines cellules cancéreuses produisent de grandes quantités de PD-L1, ce qui les aide à échapper aux attaques immunitaires.
Les chercheurs en développement de médicaments peuvent faire des traitements d'anticorps monoclonaux qui ciblent le récepteur PD-1 (le général) ou le ligand PD-L1 (le conseiller anti-guerre) pour stimuler la réponse immunitaire contre les cellules cancéreuses, et ils ont été utilisés dans le traitement de certains cancers.
Au début, le succès a été observé avec les tumeurs solides, mais maintenant ces cibles sont explorées pour les cancers hématologiques, ou les cancers du sang, comme la leucémie, le lymphome et le myélome. Dans le lymphome hodgkinien classique, il y a une augmentation de la production de ligand PD-1 (PD-L1 / 2) dans les cellules cancéreuses, donc il y a optimisme quant à la vulnérabilité du lymphome hodgkinien au blocage PD-1.
Étant donné que ces thérapies renforcent le système immunitaire en supprimant certaines de ses failles de sécurité, on craint que cela puisse entraîner des lésions des cellules saines et des effets secondaires connexes chez certaines personnes. Les événements indésirables qui sont généralement associés aux anticorps anti-PD-1 comprennent les démangeaisons, les éruptions cutanées et la diarrhée. Moins souvent, ils peuvent causer des problèmes plus graves dans les poumons, les intestins, le foie, les reins, les glandes hormonales ou d'autres organes.
De nombreux autres traitements qui ciblent PD-1 ou PD-L1 sont maintenant également testés dans des essais cliniques, à la fois seuls et associés à d'autres médicaments. Seuls quelques-uns de ces traitements ont reçu l'approbation de la FDA pour une utilisation dans le cancer jusqu'à présent, mais de nombreux autres sont actuellement étudiés dans des essais cliniques. Au fur et à mesure que la recherche se poursuit, nous comprendrons mieux le système et comment en prendre le contrôle.