Contenu
- Quelles sont les causes de la resténose?
- Resténose versus thrombose
- Comment la resténose est-elle traitée?
- Résumé
La resténose a été reconnue comme un problème dès les premiers jours de l'angioplastie, survenant chez 40 à 50% des personnes traitées uniquement par angioplastie. En fait, la raison pour laquelle les stents ont été développés en premier lieu était de réduire la incidence de la resténose.
Dans une large mesure, les stents ont réussi à le faire. Même avec la première génération de stents en métal nu (BMS), l'incidence de la resténose a été considérablement réduite (à environ 20 à 30 pour cent en 12 mois). Par la suite, des stents à élution médicamenteuse (DES) ont été développés pour tenter de réduire resténose encore plus loin. Dans le DES, les stents sont recouverts de médicaments qui inhibent la croissance tissulaire qui conduit à la resténose.
La première génération de DES a réduit l'incidence de la resténose à environ 15 pour cent à cinq ans. Les nouveaux DES ont réduit encore davantage le taux de resténose, à environ 5 à 7 pour cent à cinq ans.
Quelles sont les causes de la resténose?
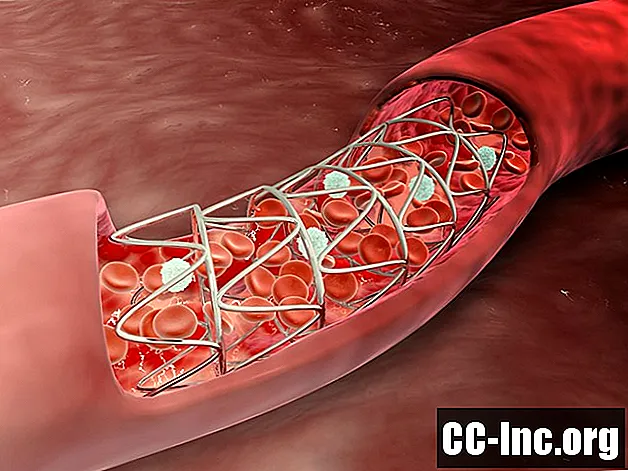
L'angioplastie (et la mise en place d'un stent, puisqu'elle s'accompagne toujours d'une angioplastie) est une forme de traumatisme tissulaire. Au cours de l'angioplastie, un cathéter portant un ballon dégonflé est passé à travers une plaque athéroscléreuse dans une artère coronaire, puis le ballon est gonflé. Le gonflage du ballon comprime la plaque, élargissant ainsi l'ouverture de l'artère. Un stent - un système de minuscules entretoises - est ensuite déployé sur le site de l'angioplastie, pour empêcher l'artère élargie de s'effondrer. La compression (ou «écrasement», si vous préférez) de la plaque n'est pas un processus doux et crée pratiquement toujours un traumatisme à la paroi des vaisseaux sanguins.
La resténose survient à la suite de la croissance des tissus sur le site du traitement. Elle peut presque être considérée comme le résultat d'un processus de «guérison» consécutif au traumatisme localisé de l'angioplastie: les cellules endothéliales qui tapissent normalement l'artère coronaire prolifèrent sur le site du traumatisme. Si cette prolifération de cellules endothéliales devient excessive, les cellules peuvent obstruer le vaisseau sanguin au niveau du site du stent.
La resténose peut également survenir à la suite d'une athérosclérose récurrente - le processus qui a provoqué le blocage de l'artère coronaire en premier lieu. La resténose causée par l'athérosclérose a tendance à apparaître relativement longtemps après la procédure - un an ou plus. La resténose plus typique, qui est généralement observée dans les 6 mois et presque toujours dans les 12 mois suivant la procédure, est généralement causée par la croissance du tissu endothélial.
Resténose versus thrombose
La resténose n'est pas la même que la thrombose plus redoutée du stent, l'occlusion soudaine d'un stent à la suite de la formation d'un caillot sanguin. La thrombose du stent est généralement une catastrophe car elle produit souvent un blocage soudain et complet de l'artère coronaire. Le risque de thrombose est le plus élevé les premières semaines ou les premiers mois après la mise en place du stent, mais il est considérablement réduit avec l'utilisation de médicaments anti-plaquettaires.
Il existe également un risque faible mais réel de thrombose tardive de l'endoprothèse (thrombose survenant un an ou plus après la mise en place de l'endoprothèse) et ces dernières années, il est devenu évident que les antiagrégants plaquettaires devraient être maintenus pendant au moins un an et probablement même plus longtemps. La meilleure façon de prévenir la thrombose tardive du stent reste cependant controversée.
Comment la resténose est-elle traitée?
Bien que l'utilisation du DES ait considérablement réduit l'incidence de la resténose du stent, elle n'a pas éliminé le problème.
Si une resténose survient et produit des symptômes d'angor, le traitement implique généralement une procédure répétée, généralement l'insertion d'un deuxième stent au même endroit. Le traitement médical (non invasif) de l'angor est également une alternative. La chirurgie de pontage coronarien est une autre option pour les personnes atteintes de resténose de stent, surtout si la resténose se reproduit après un deuxième stent.
Résumé
La resténose était à l'origine la principale limitation de l'utilisation de l'angioplastie et des stents pour la maladie coronarienne. Au fur et à mesure que la technologie des stents s'est améliorée, la resténose est maintenant un problème très limité. Cependant, l'utilisation de stents modernes a introduit un autre problème de gestion pour la prise en charge de la maladie coronarienne, la thrombose du stent. La meilleure façon de réduire le risque de ce nouveau problème est toujours en cours d'élaboration.