
Contenu
La fibrodysplasie ossifiante progressive (FOP) est une maladie héréditaire très rare dans laquelle les tissus conjonctifs du corps, y compris les muscles, les tendons et les ligaments, sont progressivement remplacés par des os (dans un processus appelé ossification). La maladie est présente à la naissance, mais les symptômes peuvent ne pas devenir apparents avant la petite enfance. L'ossification peut survenir au hasard ou après une blessure.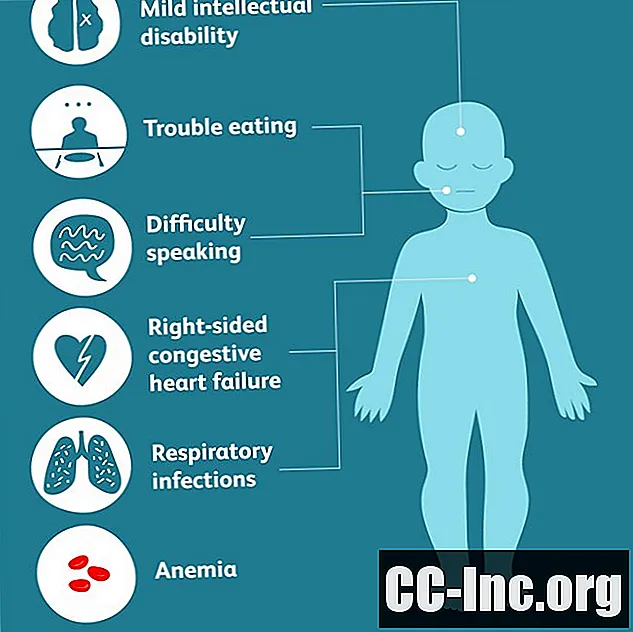
Symptômes
Lorsqu'une personne naît avec la FOP, les signes et symptômes d'ossification peuvent ne pas devenir visibles tant que l'enfant ne vieillit pas un peu et n'a pas commencé à grandir.
Chez les nouveau-nés, le premier signe de FOP est souvent une anomalie congénitale des orteils. Peu de temps après la naissance, les professionnels de la santé ou les parents peuvent remarquer que les gros orteils du bébé sont plus courts que les autres orteils. Cette malformation est observée chez toutes les personnes atteintes de FOP et constitue un indice important pour poser le diagnostic. Un nouveau-né peut également avoir un gonflement autour des yeux et du cuir chevelu. Dans certains cas, ce gonflement peut commencer alors que le fœtus est encore in utero, bien que la condition ne soit généralement diagnostiquée qu'après la naissance. Environ 50% des personnes atteintes de la maladie ont également des malformations congénitales similaires dans les pouces - d'autres malformations ont également été observées, comme dans la colonne vertébrale.
La plupart des personnes atteintes de FOP ressentiront pour la première fois les principaux symptômes de la maladie (parfois appelés «poussée») à l'âge de 10 ans.
Bien que le taux global de progression de la maladie soit inconnu, l'ossification a tendance à suivre un schéma particulier, commençant dans le cou et descendant jusqu'aux épaules, au torse, aux membres et aux pieds.
Cependant, étant donné que la formation osseuse peut être affectée par une blessure (comme la fracture d'un bras) ou une maladie virale (comme la grippe), la maladie peut ne pas suivre strictement cette progression.
Les principaux symptômes de la FOP dépendent des parties du corps qui se sont ossifiées. Des bosses sensibles sous la peau (nodules sous-cutanés) sont fréquentes avec la maladie. Parfois, une légère fièvre précède la formation de ces nodules. La plupart des personnes atteintes de FOP présenteront des symptômes généraux de douleur, de raideur et un manque progressif de mobilité à mesure que la formation osseuse augmente.
Selon les parties du corps qui s'ossifient, des symptômes plus spécifiques peuvent inclure:
- difficulté à manger qui peut entraîner des carences nutritionnelles ou de la malnutrition
- difficulté à parler
- problèmes dentaires
- difficulté à respirer
- infections respiratoires
- déficience auditive
- perte de cheveux (alopécie)
- anémie
- compression nerveuse ou piégeage
- insuffisance cardiaque congestive droite
- une courbure de la colonne vertébrale (scoliose et cyphose)
- anomalies sensorielles
- handicap intellectuel léger
- symptômes neurologiques
Les personnes atteintes de FOP peuvent avoir des périodes dans leur vie où elles ne connaissent pas de nouvelle croissance osseuse. À d'autres moments, cela peut sembler se produire au hasard et en l'absence de blessure ou de maladie évidente. Lorsque l'ossification se produit dans une partie inhabituelle du corps (où l'os n'est généralement pas trouvé), cela peut entraîner des fractures.
Au fil du temps, la formation d'un nouveau gonflement des os et des tissus qui accompagne cette affection peut gravement affecter la capacité d'une personne à bouger.
Dans la plupart des cas, la fibrodysplasie ossifiante progressive conduit finalement à une immobilisation complète. De nombreuses personnes atteintes de cette maladie deviendront alitées à l'âge de 30 ans.
Les causes
La plupart des personnes nées avec la FOP ont la condition à la suite d'une mutation génétique aléatoire. Bien qu'il s'agisse d'une maladie génétique, cependant, elle ne fonctionne généralement pas dans les familles.
Une personne n'a besoin que d'un gène affecté pour avoir la FOP. La plupart des cas surviennent à cause d'une mutation aléatoire - une personne développe rarement la maladie parce qu'elle a hérité d'un gène anormal de l'un de ses parents. En génétique, on parle de trouble autosomique dominant.
La mutation génique responsable de la maladie a été identifiée par des chercheurs de l'Université de Pennsylvanie - ils ont identifié un récepteur sur le chromosome 2 appelé récepteur d'activine de type IA (ACVR1). ACVR1 est présent dans le gène qui code pour les protéines morphogéniques osseuses (BMP) qui aident à former et à réparer le squelette, en commençant quand un embryon est encore en formation. Les chercheurs pensent que la mutation du gène empêche la désactivation de ces récepteurs, ce qui permet à un os incontrôlé de se former dans des parties du corps où il n'apparaîtrait normalement pas tout au long de la vie d'une personne.
Diagnostic
La fibrodysplasie ossifiante progressive est très rare. Seules quelques milliers de personnes sont soupçonnées d'être atteintes de cette maladie et il n'y a qu'environ 800 patients connus pour cette maladie dans le monde - 285 d'entre eux se trouvent aux États-Unis. La FOP ne semble pas être plus courante chez les nourrissons d'une race particulière, et la condition se retrouve à peu près aussi souvent chez les garçons que chez les filles.
Le diagnostic de la fibrodysplasie ossifiante progressive peut être difficile. Il n'est pas inhabituel que la condition soit initialement diagnostiquée à tort comme une forme de cancer ou une condition appelée fibromatose juvénile agressive.
Au début de l'évolution de la FOP, si le tissu est biopsié et examiné au microscope (examen histologique), il peut partager certaines similitudes avec la fibromatose juvénile agressive. Cependant, avec cette dernière condition, les lésions ne progressent pas vers l'os complètement formé comme elles le font dans la FOP. Cela peut aider un médecin à faire une distinction entre les deux.
Un indice diagnostique majeur qui conduirait un médecin à soupçonner la FOP par opposition à une autre condition est la présence de gros orteils courts et mal formés. Si une biopsie tissulaire n'est pas claire, un examen clinique d'un enfant peut aider un médecin à exclure une fibromatose juvénile agressive. Les enfants atteints de la maladie n'ont pas la malformation congénitale des orteils ou des doigts, mais un enfant atteint de FOP en a presque toujours.
Une autre condition, l'hétéroplasie osseuse progressive, peut également être confondue avec la fibrodysplasie ossifiante progressive. La principale distinction lors du diagnostic est que la croissance osseuse dans l'hétéroplasie osseuse progressive commence généralement sur la peau, pas en dessous. Ces plaques osseuses à la surface de la peau distinguent la condition des nodules sensibles qui se produisent dans la FOP.
D'autres tests qu'un médecin peut utiliser s'il soupçonne la FOP comprennent:
- des antécédents médicaux et un examen physique approfondis
- tests radiologiques comme la tomodensitométrie (TDM) ou la scintigraphie osseuse (scintigraphie osseuse) pour rechercher des modifications du squelette
- tests de laboratoire pour mesurer les niveaux de phosphatase alcaline
- tests génétiques pour rechercher des mutations
En cas de suspicion de FOP, les médecins essaieront généralement d'éviter les tests, procédures ou biopsies invasifs, car le traumatisme entraîne généralement plus de formation osseuse chez une personne atteinte.
Bien que la maladie ne soit généralement pas présente dans les familles, les parents qui ont un enfant diagnostiqué avec la FOP peuvent trouver le conseil génétique utile.
Traitement
Il n'existe actuellement aucun remède contre la FOP. Il n'y a pas non plus de traitement définitif ou standard. Les traitements qui existent ne sont pas efficaces pour tous les patients et, par conséquent, l'objectif principal est de traiter les symptômes et de prévenir la croissance osseuse lorsque cela est possible.
Bien que le traitement n'arrête pas la progression de la maladie, les décisions médicales pour gérer la douleur et les autres symptômes associés à la FOP dépendront des besoins de chaque patient. Un médecin peut recommander d'essayer un ou plusieurs des traitements suivants pour améliorer la qualité de vie d'un patient:
- Prednisone à forte dose ou un autre corticostéroïde pendant une poussée
- des médicaments comme le rituximab (généralement utilisés pour traiter la polyarthrite rhumatoïde)
- l'iontophorèse, qui utilise un courant électrique pour administrer des médicaments à travers la peau
- relaxants musculaires ou injections d'un anesthésique local
- médicaments appelés bisphosphonates utilisés pour aider à protéger la densité osseuse
- les anti-inflammatoires non stéroïdiens (AINS)
- médicaments pour inhiber les mastocytes qui peuvent aider à réduire l'inflammation
L'ossification se produit souvent au hasard et ne peut pas être complètement évitée, mais elle peut également se produire en réponse à une inflammation, une blessure et une maladie.
Par conséquent, des recommandations sur l'activité, le mode de vie, les soins préventifs et les interventions peuvent être formulées dès l'enfance.
Ces recommandations peuvent inclure:
- éviter les situations qui pourraient entraîner des blessures, comme faire du sport
- éviter les procédures médicales invasives telles que les biopsies, les travaux dentaires et les immunisations intramusculaires
- antibiotiques prophylactiques pour protéger contre la maladie ou l'infection, le cas échéant
- des mesures de prévention des infections telles qu'une bonne hygiène des mains pour se prémunir contre les maladies virales courantes (comme la grippe) et d'autres virus respiratoires ainsi que contre les complications comme la pneumonie
- ergothérapie et physiothérapie
- les aides à la mobilité et autres appareils fonctionnels tels que les marcheurs ou les fauteuils roulants.
- d'autres dispositifs médicaux qui peuvent aider aux activités de la vie quotidienne comme l'habillage et le bain
- dispositifs médicaux ou autres interventions de sécurité pour aider à prévenir les chutes, par exemple en se levant du lit ou en prenant une douche
- programmes d'assistance au besoin à mesure que le handicap augmente
- soutien psychologique et social aux patients et à leurs familles
- soutien éducatif, y compris l'éducation spéciale et l'enseignement à domicile
- le conseil génétique pour les familles peut être utile
Les procédures invasives ou les chirurgies pour tenter d'éliminer les zones de croissance osseuse anormale ne sont pas recommandées, car le traumatisme de la chirurgie conduit presque invariablement au développement d'une ossification supplémentaire. Si la chirurgie est absolument nécessaire, la technique la moins invasive possible doit être utilisée. Les patients atteints de FOP peuvent également nécessiter des considérations d'anesthésie spéciales.
Il y a eu plusieurs essais cliniques ces dernières années dans le but de développer de meilleures options de traitement pour les personnes atteintes de FOP.
Un mot de Verywell
La FOP est une affection extrêmement rare dans laquelle une mutation génique entraîne le remplacement progressif des tissus conjonctifs du corps, y compris les muscles, les tendons et les ligaments par des os (ossification). Il n'y a pas de remède pour la FOP et le diagnostic peut être difficile. Le traitement est principalement de soutien et la progression de la maladie est généralement assez imprévisible. Prendre des mesures pour éviter les blessures et d'autres situations qui augmenteraient l'ossification peut aider à réduire le nombre de «poussées» d'une personne, mais un nouvel os peut encore se former sans cause claire. La FOP conduit généralement à une immobilité complète, et la plupart des gens sont alités à 30 ans. Cependant, il y a des essais cliniques en cours qui, espérons-le, trouvent de meilleures options de traitement pour améliorer la qualité de vie et les résultats pour les patients atteints de cette maladie.
Que se passe-t-il lorsque l'os se développe à l'intérieur du tissu?- Partager
- Retourner
- Texte