Contenu
- Objectif du test
- Diagnostic
- Risques et contre-indications
- Avant le test
- Pendant le test
- Après le test
- Interprétation des résultats
Si des anomalies sont notées, une biopsie ou une élimination des polypes peut être effectuée pour aider au diagnostic du cancer du côlon, des polypes précancéreux ou d'autres problèmes, comme une maladie inflammatoire de l'intestin.
Objectif du test
Une coloscopie peut être effectuée comme test de dépistage (coloscopie de dépistage) pour rechercher tout signe de cancer ou de polypes, ou comme test de diagnostic (coloscopie diagnostique) lorsque certains problèmes sont suspectés.
Dépistage
Bien qu'il y ait eu une controverse sur les avantages de certains tests de dépistage du cancer, tels que les tests PSA pour le cancer de la prostate, il a clairement été démontré que la coloscopie de dépistage réduisait le risque qu'une personne meure d'un cancer du côlon.
La coloscopie est également quelque peu unique parmi les tests de dépistage du cancer. La plupart des tests de dépistage sont effectués dans le but de détecter le cancer au tout début, ce que l'on appelle la «détection précoce». Pourtant, une coloscopie peut également jouer un rôle de prévention. Si un polype précancéreux est trouvé et retiré avant qu'il n'ait le temps de se développer en tumeur cancéreuse, une coloscopie peut également prévenir cancer du côlon de se produire en premier lieu.
Pour les personnes à risque moyen de développer un cancer du côlon, certaines organisations médicales recommandent une coloscopie de dépistage à 50 ans et tous les 10 ans par la suite si les résultats sont initialement normaux. Alternativement, l'American Cancer Society recommande le dépistage à partir de 45 ans pour les personnes à risque moyen. Le dépistage est également recommandé à un plus jeune âge (et plus souvent) pour ceux qui présentent des facteurs de risque de cancer du côlon, tels que:
- Une histoire familiale de la maladie
- Syndromes héréditaires, tels que le syndrome de Lynch ou la polypose adénomateuse familiale
- Une histoire de polypes précancéreux
- Une histoire de maladie inflammatoire de l'intestin (IBS), telle que la maladie de Crohn ou la colite ulcéreuse. Avec le SCI, une coloscopie devra parfois être effectuée aussi régulièrement que chaque année pour évaluer le niveau d'inflammation et l'effet de la maladie sur le côlon.
Diagnostic
Une coloscopie diagnostique peut être recommandée pour ceux qui présentent des symptômes ou des signes de cancer du côlon, tels que:
- Saignement rectal
- Un changement dans les habitudes intestinales
- Un changement de couleur ou de forme des selles
- Une sensation comme le besoin de déféquer même après une selle (ténesme)
- Douleurs abdominales ou ballonnements
- Perte de poids involontaire
- Anémie inexpliquée
Des masses ou des changements dans l'intestin peuvent signaler la présence d'un cancer et une biopsie est généralement nécessaire pour confirmer ou réfuter le diagnostic.
La coloscopie peut également détecter:
- Polypes du côlon: types précancéreux et non précancéreux
- Source du saignement rectal, le cas échéant
- Ulcères
- Fistules: des passages anormaux entre le côlon et d'autres régions du corps, telles que la peau autour du rectum, peuvent survenir dans des conditions telles que la maladie de Crohn.
Tests complémentaires
Si une région ou une masse anormale dans le côlon est trouvée lors d'une coloscopie, un accessoire spécial à l'extrémité du coloscope peut être utilisé pour effectuer une biopsie. Si un polype est trouvé, il peut être retiré à l'aide d'une attache à boucle métallique sur le coloscope (polypectomie). Les échantillons sont envoyés à un laboratoire pour des tests supplémentaires.
Limites
Pour environ 10 pour cent des personnes, le coloscope ne peut pas être inséré jusqu'au début du côlon (côlon droit). Un nombre important de cancers du côlon se trouvent dans cette zone. Ces personnes peuvent avoir besoin d'une coloscopie répétée ou d'une coloscopie virtuelle pour évaluer cette région.
Tests similaires
Contrairement à une coloscopie conventionnelle, qui est invasive, une coloscopie virtuelle (également appelée colonographie par tomodensitométrie) implique une observation indirecte du côlon via un scanner après qu'une personne ait bu une solution de contraste. La coloscopie virtuelle est recommandée tous les cinq ans, contre 10 ans pour une procédure conventionnelle.
Pour les personnes à risque moyen de développer un cancer du côlon, les procédures offrent une efficacité similaire, bien qu'une coloscopie virtuelle soit moins susceptible de détecter des lésions plates (lésions sessiles) ou de petits polypes (moins de 6 millimètres). Pour ceux qui présentent un risque élevé du cancer du côlon, présentent des symptômes tels que des saignements ou une maladie inflammatoire de l'intestin, la coloscopie conventionnelle est l'approche préférée.
L'un des avantages évidents d'une coloscopie conventionnelle est qu'une biopsie ou une élimination des polypes peut être effectuée pendant la procédure. Si l'une de ces lésions est détectée sur une coloscopie virtuelle, une coloscopie conventionnelle devra alors être effectuée (et le côlon la préparation peut devoir être répétée à moins que les tests ne puissent être effectués le même jour).
Autres tests
D'autres tests ont été évalués au fil des ans pour tenter de détecter le cancer du côlon dans les premiers stades, bien qu'aucun ne soit aussi efficace que la coloscopie. Un test de frottis de gaïac (combiné à un examen rectal d'un médecin) ou un test sanguin occulte fécal (tests effectués sur trois selles distinctes à la maison) peuvent détecter du sang et, selon le National Cancer Institute, le frottis de gaïac est un test de dépistage utile une fois fait tous les un à deux ans.
Les lavements au baryum ont également été évalués, mais manquent significativement plus de cancers qu'une coloscopie.Dans cette procédure, une étude aux rayons X est réalisée après l'insertion de baryum dans le côlon.
La sigmoïdoscopie flexible est une autre option de dépistage, mais son utilisation a diminué en raison de la plus grande efficacité de la coloscopie. Une sigmoïdoscopie utilise un tube pour dépister le cancer du côlon ou des polypes similaires à une coloscopie, mais n'évalue que le côté gauche du côlon. En tant que telle, la sigmoïdoscopie manque un nombre important de cancers et de polypes du côlon.
Risques et contre-indications
Comme toute procédure médicale, une coloscopie comporte des risques potentiels (certains liés à la préparation du test, certains liés à la procédure elle-même), ainsi que des raisons pour lesquelles le test ne doit pas être effectué.
Risques de préparation
Afin d'avoir une coloscopie, toutes les matières fécales doivent être retirées du côlon. Votre médecin vous indiquera les étapes à suivre pour ce faire (plus de détails ci-dessous).
Une surcharge liquidienne (en raison du grand volume de liquide ingéré avec certains laxatifs) et des déséquilibres électrolytiques (dus à l'utilisation d'un lavement) peuvent survenir à la suite de cet effort, mais c'est principalement une préoccupation pour ceux qui ont des conditions médicales telles que l'insuffisance cardiaque congestive ou une maladie rénale.
Risques de procédure
Les risques potentiels d'une procédure de coloscopie elle-même comprennent:
- Saignement-Les saignements surviennent dans environ 1 coloscopie sur 1000 et sont plus susceptibles de se produire lorsqu'un polype est enlevé La plupart du temps, les saignements disparaissent d'eux-mêmes sans aucun traitement.
- Infection-Les infections sont rares après une coloscopie, mais sont plus susceptibles de se produire avec une préparation inadéquate du côlon.
- Perforation du côlon-Une perforation du côlon (une déchirure du côlon) peut survenir soit lorsque l'air est injecté dans le côlon, soit si un instrument perce l'intestin. Une étude de 2013 portant sur plus de 80000 coloscopies publiée dans le Journal mondial de gastroentérologie ont constaté que le taux de perforation était de 0,06 pour cent. Les facteurs de risque comprenaient un âge plus élevé, une hospitalisation (en soins intensifs) au moment de la procédure, des antécédents de douleurs abdominales et la maladie de Crohn. Dans cette étude, ceux qui ont subi une biopsie ou un retrait de polype n'avaient pas un risque accru de perforation.
- Syndrome de postpolypectomie-Le syndrome de postpolypectomie survient dans environ 1 coloscopie sur 1000 et est le plus fréquent lorsqu'un polype est retiré et qu'une électrocoagulation (cautérisation ou brûlure) est utilisée pour arrêter le saignement à la base du polype. Les symptômes comprennent de la fièvre, des douleurs abdominales et un nombre élevé de globules blancs.
- Risque de réaction ou allergie à l'anesthésique utilisé pour la sédation
Contre-indications
Il n'y a pas de contre-indication absolue à une coloscopie, mais il y a des moments particuliers où les avantages potentiels de la procédure doivent être mis en balance avec les risques, y compris les cas de colite fulminante avec ulcérations du côlon (cela pourrait augmenter le risque de perforation) et le mégacôlon toxique .
La coloscopie ne doit être pratiquée que si elle est absolument nécessaire pendant la grossesse (par exemple si un cancer du côlon est suspecté ou si une coloscopie peut être utilisée à la place de la chirurgie du côlon).
Avant le test
Lorsque vous configurez votre procédure, votre médecin vous parlera des avantages et des risques potentiels de la coloscopie, de tous les symptômes que vous présentez et de tous les facteurs de risque que vous présentez pour le cancer du côlon. Si vous avez subi une coloscopie ou une autre procédure de dépistage du cancer du côlon dans le passé, votre médecin vous demandera d'obtenir vos dossiers si les tests ont été effectués dans une clinique ou un hôpital différent. Elle vous parlera également de l'importance d'avoir une coloscopie régulière et essaiera de réduire les craintes ou les inquiétudes que vous avez concernant la procédure. Si vous avez des questions, assurez-vous de les poser.
Horaire
Le temps moyen requis pour la procédure de coloscopie elle-même est d'environ 30 minutes, mais il est important de considérer la situation dans son ensemble lors de la planification de ce test, car il nécessitera des étapes de préparation qui peuvent devoir commencer plusieurs jours avant la procédure, ainsi que le temps de récupération .
Lorsque vous arrivez le jour de votre examen, vous aurez besoin de temps pour qu'une infirmière place une perfusion intraveineuse et parle de la procédure et de l'anesthésie. Après la procédure, les personnes peuvent prendre des durées variables jusqu'à ce qu'elles soient pleinement alertes et prêtes à partir.
Emplacement
Une coloscopie peut être effectuée dans un centre d'endoscopie ambulatoire ou dans un hôpital. Ces emplacements sont équipés pour vous surveiller pendant que vous recevez une anesthésie et sont prêts à gérer toute urgence qui pourrait survenir.
Préparation du côlon
La préparation d'une coloscopie pour nettoyer l'intestin de toute matière fécale est souvent considérée comme la partie la plus difficile de la procédure. Bien que la préparation puisse prendre un certain temps et même sembler exagérée, il est important de suivre chaque étape attentivement. Il n'est pas rare que les coloscopies soient reportées en raison d'une préparation inadéquate du côlon, car cela peut affecter les résultats. Malheureusement, cela signifie que la préparation doit être recommencée.
La plupart du temps, une combinaison de laxatifs et de lavements est utilisée pour nettoyer le côlon. Les laxatifs agissent en stimulant le passage des selles du côlon (en provoquant la diarrhée) et peuvent être utilisés sous forme de pilule ou de liquide. Certaines de ces préparations nécessitent que vous buviez jusqu'à un gallon d'eau, et ceux qui ont des antécédents d'insuffisance cardiaque ou de maladie rénale devraient parler à leur médecin de la meilleure approche. Pour les personnes âgées ou souffrant de problèmes de santé tels qu'une maladie rénale, les préparations contenant du polyéthylène glycol peuvent être plus sûres que celles contenant des solutions de phosphate de sodium.
Les lavements consistent à insérer une solution à travers votre anus dans votre côlon, à maintenir la solution pendant un certain temps, puis à faire passer les selles.
Prévoyez un accès facile à une salle de bain toute la journée avant votre procédure.
Nourriture et boisson
À partir de trois jours (et jusqu'à une semaine) avant votre coloscopie, il vous sera conseillé d'éviter certains aliments, notamment le maïs soufflé, les graines et les noix, les fruits et légumes crus, les céréales et les peaux de pommes de terre. Ces aliments peuvent coller aux plis du côlon, interférant à la fois avec une préparation adéquate du côlon et potentiellement aspirés dans le coloscope pendant la procédure, obstruant l'instrument.
Un jour ou deux avant votre procédure, un régime liquide clair est généralement recommandé. Un régime liquide clair peut inclure de l'eau, des bouillons, des jus clairs (jus de pomme ou jus de raisin clair), de la gélatine, du café nature (sans crème) ou des boissons pour sportifs.
Si vous allez subir votre coloscopie le matin, les médecins recommandent généralement de ne rien manger ou boire après minuit. Si vous devez prendre des médicaments, vous pourrez peut-être les prendre avec une gorgée d'eau.
Médicaments
Votre médecin vous parlera des médicaments que vous pouvez continuer ou devez arrêter avant votre coloscopie. Si vous prenez des anticoagulants, il est idéal de les arrêter avant la procédure, mais parfois les avantages de ces médicaments l'emportent sur les risques de saignement. Ces médicaments comprennent:
- Anticoagulants, tels qu'Eliquis (apixaban), Xarelto (rivaraxoban), Coumadin (warfarine), Fragmin (dalteparin), Pradaxa (dabigatran) et Lovenox (énoxaparine)
- Médicaments antiplaquettaires, tels que Plavix (clopidogrel), Effient (prasugrel) et Pletal (cilostazol)
La plupart des médecins recommandent également d'éviter l'aspirine et les anti-inflammatoires non stéroïdiens comme Advil (ibuprofène) jusqu'à une semaine ou deux avant la coloscopie. Encore une fois, parlez-en à votre médecin si vous prenez de l'aspirine en raison d'une maladie cardiaque ou pour réduire le risque de crise cardiaque.
Certaines vitamines et compléments alimentaires peuvent également augmenter le temps de saignement. Assurez-vous de discuter non seulement de vos médicaments sur ordonnance, mais de toute autre préparation que vous prenez avec votre médecin.
Quoi porter
Vous allez mettre une blouse avant votre procédure, mais le port de vêtements amples et confortables, en particulier autour de votre taille, peut vous aider à vous sentir plus à l'aise après la procédure. Il est préférable de laisser les bijoux à la maison.
Coût et assurance maladie
Les compagnies d'assurance maladie sont tenues de couvrir les coloscopies de dépistage qui sont commandées conformément aux directives. Si votre médecin recommande une coloscopie à un âge plus précoce, ou plus fréquemment en raison d'un problème de santé, vous devrez peut-être obtenir une autorisation préalable.
Le coût moyen d'une coloscopie est légèrement supérieur à 3 000 $ et peut aller jusqu'à 5 000 $.
Il existe plusieurs options de coloscopie pour les personnes non assurées ou sous-assurées, y compris les programmes d'État, les programmes locaux et l'assistance offerte par des organisations à but non lucratif, telles que Blue Hope Financial Assistance offerte par la Colon Cancer Alliance. L'organisation ColonoscopyAssist est un programme de dépistage du cancer du côlon grâce auquel les individus peuvent trouver une coloscopie à faible coût pour 1 075 $.
Ce qu'il faut apporter
Vous devez apporter tous les formulaires que l'on vous a demandé de remplir et votre carte d'assurance le jour de votre examen. Il est également utile d'apporter un magazine ou un livre au cas où vous finiriez par attendre avant la procédure. Il vous sera demandé d'amener un chauffeur (ou d'organiser le transport), car vous ne pourrez pas conduire après le test en raison des effets de l'anesthésie.
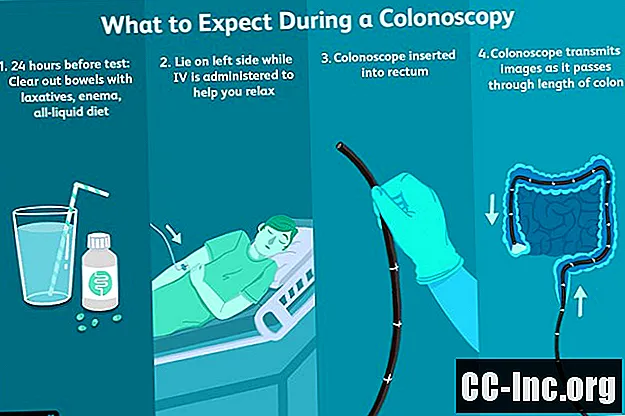
Pendant le test
Lorsque vous serez ramené à la salle d'endoscopie, vous serez pris en charge par une infirmière et le médecin effectuant la procédure, qui sera un gastro-entérologue ou un chirurgien colorectal.
Pré-test
Votre infirmière examinera vos informations, confirmera que vous n'avez rien mangé dans les heures précédant l'intervention et parlera de toute inquiétude que vous pourriez avoir. Après avoir retiré tous vos vêtements et enfilé une blouse, elle placera une ligne intraveineuse dans votre bras, à travers laquelle des médicaments seront administrés pour vous endormir pendant la procédure. Elle appliquera également des patchs d'enregistrement d'électrocardiographe (ECG) sur votre poitrine pour surveiller votre rythme cardiaque et placera un oxymètre de pouls sur votre doigt pour surveiller le niveau d'oxygène dans votre sang.
Tout au long du test
Lorsque votre test commencera, votre infirmière vous aidera à vous allonger sur le côté sur une table et s'assurera que vous êtes à l'aise. Des médicaments sédatifs seront ensuite administrés pour vous aider à vous détendre. Ces soins d'anesthésie surveillés, également appelés «sommeil au crépuscule», sont différents de l'anesthésie générale. Bien que de nombreuses personnes dorment pendant l'intervention, vous pouvez parfois vous réveiller. Cela dit, vous serez très détendu.
Lorsque vous êtes sous sédation adéquate, le médecin insérera le coloscope dans votre rectum et commencera à faire passer la lunette vers le haut à travers votre côlon. Pour obtenir une vue plus claire, de l'air peut également être pompé à travers le coloscope pour ouvrir le passage intestinal.
Si des régions anormales sont notées, une biopsie sera réalisée via un outil spécial sur le coloscope. De même, si un polype ou des polypes sont trouvés, ils peuvent être retirés avec une boucle de fil spéciale sur la lunette. Lorsque la procédure est terminée, le médecin retirera le coloscope.
Post-test
Lorsque la procédure est terminée, vous serez observé dans la salle d'endoscopie ou la salle de réveil. Vous pouvez vous réveiller peu de temps après la procédure ou être somnolent pendant un certain temps. En raison des médicaments utilisés pour dormir au crépuscule, la plupart des gens ne se souviennent pas du test.
Lorsque vous êtes alerte, votre intraveineuse sera retirée et votre infirmière parlera à vous et au compagnon qui vous a conduit (si vous en avez apporté un). Dans de nombreux cas, les gens se voient offrir de la nourriture (comme des craquelins et du jus) après le réveil et avant de rentrer chez eux.
Tous les échantillons prélevés seront ensuite envoyés à un pathologiste pour évaluation.
Après le test
Vous pouvez vous sentir somnolent pendant les 24 premières heures et vous ne devez pas conduire ni utiliser de machines pendant cette période. En raison des effets transitoires de l'anesthésie sur la mémoire, il est également recommandé aux personnes d'éviter de prendre des décisions critiques pendant cette période.
Vous devez éviter toute activité intense ou soulever des objets lourds pendant plusieurs jours après votre test, mais vous pourrez reprendre la plupart des activités quotidiennes ordinaires, en gardant à l'esprit les considérations ci-dessus. Vous pourrez reprendre votre alimentation habituelle.
Gérer les effets secondaires
Comme vous pouvez ressentir des crampes abdominales, vous voudrez être près d'une salle de bain. Souvent, les crampes s'améliorent lorsque vous passez du gaz. Vous pouvez également noter une légère douleur au site où votre intraveineuse a été placée; placer des compresses chaudes sur cette zone peut aider à atténuer tout inconfort.
Quand appeler votre médecin
Vous devez appeler votre médecin immédiatement si vous présentez des saignements rectaux modérés à abondants (de légères taches sont normales, en particulier si un polype a été retiré), si vous vous sentez faible ou étourdi, si vous vous sentez essoufflé ou si vous développez des douleurs thoraciques ou des palpitations cardiaques. Vous devez également contacter votre médecin si vous ressentez un gonflement des jambes, des nausées, des vomissements, des douleurs ou crampes abdominales plus que légères, de la fièvre ou des frissons, ou si vous sentez simplement que quelque chose ne va pas.
En particulier, des douleurs abdominales (souvent sévères), de la fièvre et des frissons et / ou des nausées et vomissements peuvent être des symptômes de perforation. Bien que des perforations puissent être notées immédiatement après ou pendant la procédure, elles peuvent ne pas être découvertes avant une semaine plus tard. Le traitement peut simplement impliquer le repos de l'intestin, mais peut impliquer une réparation endoscopique (réparation par coloscopie) ou une intervention chirurgicale (en particulier avec des perforations plus importantes).
Les symptômes du syndrome postpolypectomie comprennent une fièvre, des douleurs abdominales et une numération élevée des globules blancs, et peuvent facilement être confondus avec une perforation. Le traitement comprend des liquides intraveineux et des antibiotiques, bien que dans de rares cas (lorsque la brûlure s'étend sur toute l'épaisseur du côlon), une perforation retardée due à la dégradation des tissus peut survenir.
Compte tenu des risques, il est important de ne pas ignorer ces symptômes.
Interprétation des résultats
Certains médecins parleront de vos résultats après votre intervention, tandis que d'autres enverront une copie du rapport à votre médecin de premier recours, qui partagera ensuite les informations avec vous. Même si le médecin effectuant le test parle de vos résultats, vous devriez en parler à votre médecin de soins primaires pour confirmer votre compréhension, car de nombreuses personnes sont étourdies après la procédure.
Si vous n'avez pas obtenu vos résultats dans quelques jours, assurez-vous d'appeler votre médecin. Ne présumez pas que vos résultats sont normaux si vous n'entendez rien.
Votre médecin vous indiquera si votre test a été positif ou négatif et, s'il est positif, quels sont les résultats, tels que la présence d'ulcérations (plaies ouvertes), de zones d'inflammation, de fistules, de polypes ou de cancer.
Si un polype est trouvé et enlevé, ou si une autre zone est biopsiée, un pathologiste sera invité à examiner l'anomalie pour déterminer si elle est cancéreuse, ou dans le cas d'un polype, quel type de polype a été trouvé et s'il l'était. précancéreux ou non. Ces résultats peuvent ne pas être disponibles pendant plusieurs jours.
Suivre
Si votre coloscopie est tout à fait normale et vous avez un risque moyen de développer un cancer du côlon, un test de suivi sera généralement recommandé dans 10 ans. Si vous avez des antécédents de polypes, vous devrez peut-être être vu dans cinq ans. Un suivi dans un an est cependant recommandé si l'examen était incomplet en raison de la présence de selles résiduelles dans le côlon. Pour ceux qui ont d'autres facteurs de risque de cancer du côlon ou d'affections du côlon, un contrôle encore plus précoce peut être recommandé.
Si votre test est anormal, le suivi dépendra des résultats du test. Si un polype précancéreux est trouvé et enlevé, un test répété est souvent recommandé dans cinq ans, mais devrait être répété plus tôt si le polype était supérieur à un centimètre (environ un demi-pouce) de diamètre; si plus de deux polypes ont été trouvés; ou si les polypes étaient considérés comme à haut risque (tous les polypes précancéreux ne sont pas identiques).
Si une preuve de cancer du côlon est trouvée, des tests pour diagnostiquer et stadifier le cancer du côlon seront effectués pour déterminer le traitement approprié.
D'autres conditions médicales peuvent également être trouvées pendant la coloscopie, et le suivi et les tests supplémentaires dépendront de la condition spécifique.
Un mot de Verywell
Il est vrai que la coloscopie n'est pas ce que quiconque considère comme «amusant». Il s'agit cependant d'un test de diagnostic extrêmement utile. Sans cela, plus de personnes développeraient et / ou mourraient d'un cancer du côlon. De plus, les personnes atteintes d'autres maladies digestives pourraient ne jamais obtenir un diagnostic précis ou un traitement efficace. Une coloscopie est certainement un test qui vaut la peine d'être fait lorsqu'elle est recommandée. La plupart des gens sont surpris de voir à quel point c'est facile et, lorsqu'il est utilisé pour le dépistage du cancer du côlon, il peut ne pas être nécessaire de le répéter pendant 10 ans.