
Contenu
- La description
- Pourquoi la procédure est effectuée
- Des risques
- Avant la procédure
- Après la procédure
- Perspectives (pronostic)
- Noms alternatifs
- Instructions pour le patient
- Images
- Références
- Date de révision 11/22/2017
La dérivation ventriculopéritonéale est une intervention chirurgicale destinée à traiter un excès de liquide céphalorachidien (LCR) dans les cavités (ventricules) du cerveau (hydrocéphalie).
La description
Cette procédure est effectuée dans la salle d'opération sous anesthésie générale. Cela prend environ 1 heure et demie. Un tube (cathéter) passe des cavités de la tête à l'abdomen pour éliminer l'excès de liquide céphalorachidien (LCR). Une soupape de pression et un dispositif anti-siphon permettent de drainer la bonne quantité de liquide.
La procédure se fait comme suit:
- Une zone de cheveux sur la tête est rasée. Cela peut être derrière l'oreille ou sur le dessus ou l'arrière de la tête.
- Le chirurgien fait une incision cutanée derrière l'oreille. Une autre petite coupe chirurgicale est faite dans le ventre.
- Un petit trou est percé dans le crâne. Une extrémité du cathéter est passée dans un ventricule du cerveau. Cela peut être fait avec ou sans ordinateur comme guide. Cela peut également être fait avec un endoscope qui permet au chirurgien de voir à l'intérieur du ventricule.
- Un deuxième cathéter est placé sous la peau derrière l'oreille. Il est envoyé dans le cou et la poitrine, et généralement dans la région du ventre. Parfois, il s’arrête à la poitrine. Dans le ventre, le cathéter est souvent placé à l'aide d'un endoscope. Le médecin peut également pratiquer quelques petites coupures supplémentaires, par exemple dans le cou ou près de la clavicule, pour faciliter le passage du cathéter sous la peau.
- Une valve est placée sous la peau, généralement derrière l'oreille. La valve est connectée aux deux cathéters. Lorsque la pression augmente autour du cerveau, la valve s'ouvre et le liquide en excès s'écoule à travers le cathéter dans le ventre ou la poitrine. Cela aide à réduire la pression intracrânienne. Un réservoir sur la valve permet d’amorcer (pomper) la valve et de collecter le LCR si nécessaire.
- La personne est emmenée dans une zone de récupération puis transférée dans une chambre d'hôpital.
Pourquoi la procédure est effectuée
Cette chirurgie est pratiquée lorsqu'il y a trop de liquide céphalo-rachidien (LCR) dans le cerveau et la moelle épinière. Ceci s'appelle l'hydrocéphalie. Il provoque une pression supérieure à la normale sur le cerveau. Cela peut causer des dommages au cerveau.
Les enfants peuvent être nés avec l'hydrocéphalie. Cela peut se produire avec d'autres anomalies congénitales de la colonne vertébrale ou du cerveau. L'hydrocéphalie peut également se produire chez les personnes âgées.
La chirurgie de shunt doit être effectuée dès que l'hydrocéphalie est diagnostiquée. Des chirurgies alternatives peuvent être proposées. Votre médecin peut vous en dire plus sur ces options.
Des risques
Les risques pour l'anesthésie et la chirurgie en général sont:
- Réactions aux médicaments ou problèmes respiratoires
- Saignements, caillots sanguins ou infections
Les risques pour la mise en place d'un shunt ventriculopéritonéal sont les suivants:
- Caillot sanguin ou saignement dans le cerveau
- Œdème cérébral
- Trou dans les intestins (perforation de l'intestin), pouvant survenir plus tard après la chirurgie
- Fuite de liquide céphalorachidien sous la peau
- Infection du shunt, du cerveau ou de l'abdomen
- Dommages au tissu cérébral
- Les saisies
Le shunt peut cesser de fonctionner. Si cela se produit, le liquide recommencera à s'accumuler dans le cerveau. À mesure que l'enfant grandit, il peut être nécessaire de repositionner le shunt.
Avant la procédure
Si la procédure n'est pas urgente (c'est une chirurgie planifiée):
- Dites au prestataire de soins de santé quels médicaments, suppléments, vitamines ou herbes que prend la personne.
- Prenez n'importe quel médicament que le prestataire a dit de prendre avec une petite gorgée d'eau.
Demandez au prestataire de limiter le nombre de repas et de boissons avant la chirurgie.
Suivez toutes les autres instructions concernant la préparation à la maison. Cela peut inclure un bain avec un savon spécial.
Après la procédure
La personne peut avoir besoin de rester à plat pendant 24 heures la première fois qu'un shunt est placé.
La durée de l'hospitalisation dépend de la raison pour laquelle le shunt est nécessaire. L'équipe de soins de santé surveillera de près la personne. Des liquides intraveineux, des antibiotiques et des analgésiques seront administrés si nécessaire.
Suivez les instructions du fournisseur sur la façon de prendre soin du shunt à la maison. Cela peut inclure la prise de médicaments pour prévenir l’infection du shunt.
Perspectives (pronostic)
Le placement en shunt réussit généralement à réduire la pression dans le cerveau. Cependant, si l'hydrocéphalie est liée à d'autres affections, telles que le spina bifida, une tumeur au cerveau, une méningite, une encéphalite ou une hémorragie, ces affections pourraient affecter le pronostic. La gravité de l’hydrocéphalie avant la chirurgie affecte également les résultats.
Noms alternatifs
Shunt - ventriculopéritonéal; Shunt VP; Révision de shunt
Instructions pour le patient
- Soins des plaies chirurgicales - ouverts
- Shunt ventriculopéritonéal - décharge
Images
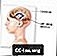
Ventricules du cerveau
Craniotomie pour shunt cérébral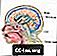
Shunt ventriculopéritonéal - série
Références
Badhiwala JH, Kulkarni AV. Procédures de dérivation ventriculaire. Dans: Winn HR, éd. Youmans et Winn Neurological Surgery. 7ème éd. Philadelphie, PA: Elsevier; 2017: chap 201.
Rosenberg GA. Oedème cérébral et troubles de la circulation du liquide céphalo-rachidien. Dans: Daroff RB, Jankovic J, Mazziotta JC, Pomeroy SL, eds. La neurologie de Bradley en pratique clinique. 7ème éd. Philadelphie, PA: Elsevier; 2016: chap 88.
Date de révision 11/22/2017
Mis à jour par: Luc Jasmin, MD, Ph.D., FRCS (C), FACS, Département de chirurgie du Centre médical Providence, Medford, OR; Département de chirurgie de l'hôpital communautaire Ashland, Ashland, OU; Département de chirurgie maxillo-faciale à l'UCSF, San Francisco, CA. Examen fourni par le réseau de santé VeriMed. Également examiné par David Zieve, MD, MGSS, directeur médical, Brenda Conaway, directrice de la rédaction et A.D.A.M. Équipe éditoriale.