Contenu
Le syndrome de choc toxique (SCT) est une complication rare mais potentiellement mortelle des infections causées par le streptocoqueet les bactéries staphylocoques. Les premiers symptômes sont de la fièvre et des éruptions cutanées - celles-ci apparaissent généralement rapidement et nécessitent une attention médicale immédiate.Bien que le syndrome de choc toxique soit souvent associé à l'utilisation de tampons, la condition ne dépend pas des menstruations, ce qui signifie qu'elle ne se produit pas uniquement chez les personnes qui ont leurs règles. Il survient chez les hommes, les femmes et les enfants de tous âges.
Symptômes
Le syndrome de choc toxique est une complication potentielle des infections à streptocoques et staphylocoques. Les symptômes du syndrome de choc toxique se développent lorsque les bactéries commencent à libérer des exotoxines dans le corps (appelé syndrome de choc toxique toxine 1 ou TSST-1).
Le système immunitaire monte une réponse majeure aux toxines en libérant une cascade de cellules immunitaires appelées cytokines. Bien que cette réponse (parfois appelée tempête de cytokines) vise à maîtriser les toxines et à empêcher la propagation de l'infection, elle submerge en fait tout le corps et provoque un état de choc.
Il existe plusieurs signes et symptômes du SCT. Les symptômes dépendent également du type de bactérie responsable de l'infection. Une personne peut également éprouver des symptômes spécifiques liés à la condition préexistante ou sous-jacente qui a conduit au cas de TSS, comme une pneumonie ou des infections osseuses (ostéomyélite).
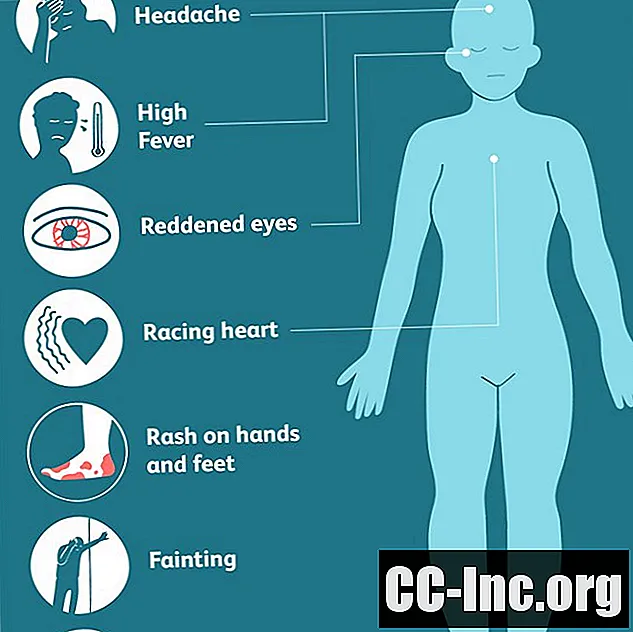
Les symptômes du syndrome de choc toxique apparaissent généralement soudainement et comprennent:
- Fièvre élevée (102 degrés Fahrenheit)
- Une éruption cutanée qui ressemble à un coup de soleil, en particulier sur les mains et le bas des pieds
- Pression artérielle basse (hypotension)
- Évanouissement
- Yeux irrités, enflammés, rougis
- Coeur de course (tachycardie)
- Confusion ou désorientation
- Mal de crâne
- Difficulté à respirer (dyspnée) ou respiration rapide, qui peuvent être des signes du syndrome de détresse respiratoire de l'adulte (SDRA)
- Saisies
- Troubles gastro-intestinaux (nausées, vomissements, diarrhée)
- Faiblesse, fatigue, douleurs musculaires, frissons, maux de gorge ou autres symptômes pseudo-grippaux
Le syndrome de choc toxique dû aux bactéries streptococciques n'inclut pas toujours les éruptions cutanées observées lors d'infections causées par des bactéries staphylococciques. Les infections causées par des bactéries staphylococciques sont plus souvent associées à l'utilisation de tampons, tandis que le syndrome de choc toxique causé par des bactéries streptococciques est souvent lié à des infections cutanées.
Lorsqu'une personne développe un SCT à la suite d'une blessure ou après une intervention chirurgicale, il peut y avoir des signes d'infection visibles à la vue de la plaie. Cela peut inclure une douleur, une rougeur, un gonflement et un écoulement purulent (pus).
Le syndrome de choc toxique est une infection potentiellement mortelle et nécessite une attention médicale immédiate. Si elle n'est pas traitée, elle peut entraîner un état de choc, un coma, des lésions permanentes aux organes et la mort.
Bien que les symptômes du syndrome de choc toxique puissent également survenir dans des conditions moins graves, certaines situations peuvent rendre une personne plus à risque de développer les infections qui la provoquent. Une personne peut avoir un SCT si ces symptômes sont apparus soudainement, progressent rapidement et si la personne présente l'un des symptômes suivants:
- Menstruation et utilisation de tampons ou d'autres produits menstruels internes
- Utiliser des produits de contrôle des naissances qui sont insérés dans le vagin, tels que des diaphragmes
- Récupération d'une intervention chirurgicale ou d'une intervention médicale, en particulier celles qui nécessitent un «emballage» comme la rhinoplastie (c'est-à-dire lorsque de la gaze ou du coton est emballé à l'intérieur de la cavité nasale)
- A accouché, fait une fausse couche ou a subi un avortement
- A une plaie ouverte, une blessure ou une piqûre d'insecte
- Malade d'une infection virale, comme la varicelle ou la grippe
Il est important de noter qu'une personne qui a déjà souffert du syndrome de choc toxique court un risque accru de contracter à nouveau.
Les causes
Une fois à l'intérieur du corps, les bactéries streptococciques et staphylococciques commencent à produire des exotoxines. Au fur et à mesure que les toxines sont libérées dans l'organisme, la réponse normale du système immunitaire serait de lutter contre ces exotoxines. Cependant, les toxines libérées par les bactéries streptococciques et staphylococciques provoquent une réaction excessive du système immunitaire.
La réponse inflammatoire qui se produit dans tout le corps est parfois appelée tempête de cytokines en raison de la libération écrasante de différents types de globules blancs (qui produisent des cytokines inflammatoires) dans le corps pour lutter contre les infections.
La suractivation de la réponse immunitaire du corps entraîne les symptômes du syndrome de choc toxique. Sans traitement, la réponse submerge le corps dans la mesure où une défaillance d'organe multi-système, voire la mort, se produit.
Le syndrome de choc toxique a souvent été lié à l'utilisation de tampons chez les personnes menstruées, mais les premiers cas de la maladie décrite dans les années 1970 sont survenus chez des enfants. Aujourd'hui, alors que la majorité des cas de syndrome de choc toxique se développent chez les femmes, environ la moitié surviennent chez des personnes qui ne sont pas menstruées (TSS non menstruel). En fait, environ 25% des cas non liés aux menstruations se développent chez les hommes.
L'afflux de cas de TSS survenus chez des femmes menstruées était lié à un type spécifique de tampon super-absorbant qui a depuis été retiré du marché.
L'utilisation de tampons ne provoque pas de syndrome de choc toxique. Cependant, l'utilisation de tampons (surtout si vous ne les changez pas pendant des périodes prolongées) est un facteur de risque identifié pour développer une infection staphylococcique pouvant conduire au SCT.
Les infections streptococciques qui peuvent entraîner un syndrome de choc toxique surviennent souvent chez des personnes qui sont par ailleurs en bonne santé, mais qui se remettent d'une procédure médicale, d'une blessure ou d'une maladie virale. Une personne qui développe un SCT streptococcique court également un risque plus élevé de complications graves, telles que la fasciite nécrosante ou le syndrome de détresse respiratoire aiguë.
Diagnostic
Les hommes, les femmes et les enfants de tous âges peuvent développer un syndrome de choc toxique. Il survient le plus souvent chez les personnes vivant dans les pays développés. Aux États-Unis, le syndrome de choc toxique causé par des bactéries streptococciques survient chaque année chez environ 3 personnes sur 100 000. Les cas causés par des bactéries staphylococciques sont moins courants, survenant chez environ 0,5 pour 100 000 personnes chaque année.
Bien que ce soit rare, la maladie peut mettre la vie en danger, même chez les personnes qui étaient auparavant en bonne santé. Par conséquent, un diagnostic et un traitement rapides sont essentiels.
Les premiers symptômes d'une personne dépendent des bactéries à l'origine de l'infection. En général, si une personne a une forte fièvre et une éruption cutanée qui est survenue rapidement et que cette personne a récemment accouché, a subi une intervention chirurgicale ou a utilisé des tampons, un professionnel de la santé voudra déterminer rapidement si le syndrome de choc toxique est la cause des symptômes.
Critères CDC
Pour aider les professionnels de la santé à poser un diagnostic rapide et à démarrer un traitement approprié, les Centers for Disease Control and Prevention (CDC) ont établi des critères de diagnostic pour confirmer les cas de syndrome de choc toxique causé par des bactéries staphylococciques.
Le CDC a défini les cinq critères suivants pour aider à diagnostiquer le syndrome de choc toxique:
- Fièvre (102,02 ° F ou 38,9 ° C)
- Hypotension (pression artérielle systolique <90 mmHg)
- Éruption cutanée caractéristique de type «coup de soleil» sur la paume des mains ou le bas des pieds
- Peeling de la peau (desquamation) une à deux semaines après le début de l'éruption cutanée
- Implication de trois systèmes organiques ou plus, y compris GI, musculo-squelettique, cardiovasculaire, urinaire et rénal, foie, sang, muqueuse et système nerveux
En plus des critères ci-dessus, une personne doit également être testée négative pour plusieurs autres conditions pouvant provoquer des symptômes similaires. Les tests sanguins et les cultures de fluides corporels doivent être négatifs pour d'autres bactéries et infections (rougeole et maladies transmises par les tiques, par exemple).
Des tests
Comme le syndrome de choc toxique est le résultat de la réponse immunitaire sur-réactive du corps à une infection, il n'y a pas de test spécifique pour la maladie. Au lieu de cela, une évaluation sera faite des symptômes cliniques et des facteurs de risque du patient. Plusieurs tests seront effectués pour confirmer la présence d'une infection ainsi que pour déterminer si elle est due à des bactéries streptococciques ou staphylococciques.
Les tests qu'un professionnel de la santé peut commander en cas de suspicion de syndrome de choc toxique comprennent:
- Analyses sanguines pour évaluer l'activité du système immunitaire (comme regarder le nombre de globules blancs)
- Tests pour évaluer la fonction de systèmes corporels spécifiques susceptibles d'être affectés, tels que le foie, les reins ou le système nerveux central
- Cultures pour rechercher des bactéries streptococciques ou staphylococciques
- Des tests d'imagerie comme une IRM ou un scanner peuvent être utilisés pour voir si des plaies (comme un site chirurgical) sont infectées dans les tissus mous
- Tests ou cultures spécifiques pour exclure d'autres conditions et infections pouvant présenter des symptômes similaires (syndrome de Reye, gangrène, rougeole)
Plusieurs tests sanguins et types de cultures peuvent être nécessaires pour déterminer la source et la cause de l'infection. Par exemple, le test sanguin d'une personne peut être négatif pour les bactéries streptococciques, mais une culture prélevée sur une plaie cutanée peut être positive pour les bactéries staphylococciques.
Même si un cas de TSS est jugé «probable» (ce qui signifie qu'il répond à tous les critères diagnostiques sauf un), mais n'est pas encore «confirmé» selon les critères des CDC, une intervention médicale sera nécessaire pour prévenir des complications potentiellement mortelles.
Une personne qui a un cas probable ou confirmé de syndrome de choc toxique a besoin d'une surveillance et d'un traitement médicaux immédiats et souvent intensifs.
Le plus souvent, ils devront être admis à l'hôpital et peuvent passer du temps dans l'unité de soins intensifs (USI).
Traitement
Bien que le syndrome de choc toxique soit rare, un diagnostic précis et rapide, ainsi qu'un traitement rapide, sont très importants - cela peut prendre entre quelques heures et quelques jours pour que la maladie devienne mortelle. La plupart des personnes atteintes de cette maladie devront être admises à l'hôpital pour un traitement intensif et un suivi médical.
Les professionnels de la santé devront déterminer la cause et la source de l'infection qui conduit au développement du syndrome de choc toxique pour assurer un traitement approprié. S'il est déterminé que l'infection est quelque chose qui peut être éliminé (comme un tampon), la première intervention consiste à éliminer la source.
Les antibiotiques à large spectre, qui peuvent devoir être administrés par voie intraveineuse, sont le traitement standard du syndrome de choc toxique.
Antibiotiques utilisés pour traiter le SCT
- Vancomycine
- Clindamycine
- Pénicillines
Cependant, les médicaments exacts utilisés dépendront des bactéries à l'origine de l'infection et de l'emplacement de l'infection. Par exemple, des médicaments tels que l'oritavancine (Orbactiv) ont été spécifiquement approuvés par la FDA pour traiter les infections bactériennes des plaies cutanées.
Certaines bactéries sont devenues résistantes aux antibiotiques, de sorte que plusieurs médicaments peuvent être nécessaires pour traiter correctement l'infection et prévenir les complications du syndrome de choc toxique. Les gens auront généralement besoin d'un traitement standard, d'une durée de sept à 14 jours. Un traitement plus long ou un traitement supplémentaire peut être nécessaire selon la gravité de l'infection et si des complications surviennent.
Pendant qu'elle est traitée pour l'infection sous-jacente, une personne hospitalisée avec un TSS peut également recevoir des mesures de soutien pour soulager des symptômes tels que la douleur et la déshydratation. Ces interventions peuvent inclure:
- Liquides intraveineux et réapprovisionnement en électrolytes
- Médicaments pour soulager la douleur et l'inconfort
- Antiémétiques pour aider à contrôler les nausées et les vomissements
- Traitement de toute plaie présente (comme un débridement ou un nettoyage)
Les patients risquent également de tomber en état de choc, en particulier lorsqu'ils reçoivent des liquides IV pendant le traitement. Par conséquent, les professionnels de la santé peuvent également prescrire certains médicaments pour aider à contrôler la pression artérielle (vasopresseurs).
Une fois qu'une personne a eu le syndrome de choc toxique, elle risque de le développer à nouveau. Par conséquent, les personnes qui avaient leurs règles et qui utilisaient des tampons, des coupes menstruelles ou d'autres dispositifs insérés dans le vagin au moment où elles ont développé la maladie seront invitées à éviter d'utiliser ces produits.
Il n'existe aucun vaccin ou traitement spécifique permettant de prévenir le syndrome de choc toxique. Le meilleur moyen de prévention est d'éviter les risques connus de développement de la maladie. Voici quelques conseils utiles pour éviter le TSS:
- Il est conseillé aux personnes menstruées de changer fréquemment de tampons et de ne pas utiliser de variétés super absorbantes
- Gardez les dispositifs insérés dans le vagin propres (comme les capes cervicales, les diaphragmes et les anneaux de contrôle des naissances)
- Pratiquer une bonne hygiène et des soins des plaies après une intervention chirurgicale ou des procédures médicales
- Être conscient des signes et symptômes potentiels du SCT lors de la récupération après un accouchement, une fausse couche ou un avortement
- Prise de conscience et traitement rapide des complications post-infectieuses chez les enfants qui peuvent survenir après des maladies comme la varicelle
Avec un diagnostic et un traitement appropriés, la plupart des gens se remettront du syndrome de choc toxique en quelques semaines. Cependant, si la maladie n'est pas diagnostiquée et traitée rapidement, le syndrome de choc toxique peut être mortel en quelques jours seulement. Les cas de syndrome de choc toxique causé par des bactéries streptococciques peuvent avoir un taux de mortalité de plus de 50%.
Un mot de Verywell
Le syndrome de choc toxique est une complication rare mais potentiellement mortelle des infections. Les premiers symptômes de fièvre et d'éruption cutanée apparaissent généralement rapidement et nécessitent une attention médicale immédiate, y compris des antibiotiques par voie intraveineuse et une hospitalisation en unité de soins intensifs. La condition n'est pas dépendante de la menstruation et survient chez les hommes, les femmes et les enfants de tous âges. Une fois qu'une personne a eu le SCT, elle risque de le développer à nouveau. Bien qu'il n'y ait pas de vaccin ou de traitement spécifique pour prévenir la maladie, les gens peuvent réduire la probabilité de contracter l'infection en évitant les facteurs de risque connus et en étant conscients des signes et des symptômes afin que vous puissiez demander un traitement médical immédiat si nécessaire.
Comment réduire votre risque de syndrome de choc toxique