Contenu
- Comment ça fonctionne
- Rayonnement externe du faisceau
- Curiethérapie
- Thérapie par faisceaux de protons
Toutes les femmes atteintes d'un cancer du sein n'ont pas besoin de radiothérapie. Il est généralement indiqué dans les circonstances suivantes:
- Après une chirurgie mammaire conservatrice pour tuer toutes les cellules malignes restantes afin que le cancer ne réapparaisse pas
- Après une mastectomie si la tumeur mesure plus de 5 centimètres (environ 2 pouces) ou si les ganglions lymphatiques voisins présentent des signes de cancer
- Avec cancer du sein de stade 4, lorsque le cancer s'est propagé (métastasé) du sein à d'autres organes du corps
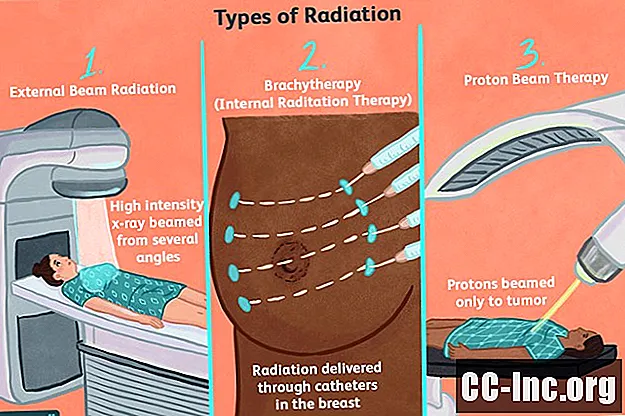
De manière générale, il existe deux types de radiothérapie utilisés pour traiter le cancer du sein: rayonnement de faisceau externe et curiethérapie (également connue sous le nom de radiothérapie interne.) Chacune a son but et ses indications spécifiques.
Comment ça fonctionne
Le rayonnement est appliqué aux cellules cancéreuses pour empêcher leur croissance. Les cellules cancéreuses sont différentes des cellules normales en ce qu'elles sont «immortelles». Plutôt que de subir l'apoptose (mort programmée des cellules) afin que les anciennes cellules puissent être remplacées par de nouvelles, les cellules cancéreuses continuent de se multiplier sans entrave. De plus, ils le font à un rythme accéléré, ce qui leur permet de s'infiltrer et de supplanter les tissus normaux.
La radiothérapie agit en endommageant le matériel génétique d'une cellule cancéreuse (ADN). Ce faisant, le rayonnement induit l'apoptose et tue efficacement la cellule cancéreuse. Au-delà du site de la tumeur, le rayonnement peut être utilisé pour éliminer le cancer des ganglions lymphatiques voisins.
Pour minimiser les dommages aux tissus voisins, la zone touchée sera d'abord cartographiée à l'aide d'une étude d'imagerie 3D, généralement une tomodensitométrie (TDM). Cela inclut non seulement le site de la tumeur, mais les tissus environnants, appelés marges, où les cellules cancéreuses se mélangent aux cellules normales.
Une fois cartographié, le site tumoral peut être irradié sous différents angles soit à l'extérieur (avec des faisceaux de rayonnement ionisant) ou à l'intérieur (avec des matériaux radioactifs encapsulés). De nouvelles techniques sont en cours de développement qui combinent l'imagerie en temps réel avec la procédure de radiation réelle.
Se préparer à la radiothérapieRayonnement externe du faisceau
Le rayonnement externe est la forme la plus courante de radiothérapie utilisée dans le cancer du sein. Le rayonnement est délivré par un appareil qui émet un seul faisceau de rayons X de haute intensité dans plusieurs directions. La procédure est indolore et relativement rapide, mais elle peut provoquer des effets secondaires.
Les zones d'irradiation peuvent varier selon que vous avez subi une mastectomie ou une tumorectomie et que les ganglions lymphatiques voisins sont touchés. Les lignes directrices pour le rayonnement de faisceau externe peuvent être décrites en gros comme suit:
- Si vous avez subi une mastectomie et aucun ganglion lymphatique n'est impliqué, le rayonnement serait concentré sur la paroi thoracique, la cicatrice de mastectomie et les tissus où les drains chirurgicaux ont été placés.
- Si vous avez subi une tumorectomie, le sein entier serait probablement irradié (appelé rayonnement du sein entier) avec une dose supplémentaire de rayonnement vers la zone où la tumeur a été retirée (c'est-à-dire le lit de la tumeur).
- Si des ganglions lymphatiques axillaires sont impliqués, le rayonnement peut être administré dans l'aisselle et, dans certains cas, aux ganglions lymphatiques supraclaviculaires au-dessus de la clavicule et aux ganglions lymphatiques mammaires internes au centre de la poitrine.
La radiothérapie peut également être utilisée avec la chimiothérapie si une tumeur ne peut pas être enlevée chirurgicalement. En cas de cancer du sein inflammatoire, une forme agressive qui se propage par les canaux lymphatiques du sein, la radiothérapie peut être utilisée après une chirurgie mammaire et une chimiothérapie.
Procédure
Les traitements de radiothérapie externe ne commenceraient pas tant que vous n’auriez pas guéri d’une chirurgie mammaire ou d’une chimiothérapie terminée. Le programme complet de radiothérapie (appelé le cours) est divisé en traitements quotidiens appelés fractions.
Avant le début de la radiothérapie, un radiologue cartographiera la zone de traitement et, avec le radio-oncologue et éventuellement un dosimétriste, déterminera la dose et les angles d'irradiation corrects. L'oncologue peut appliquer de petites marques d'encre ou des tatouages sur votre peau pour s'assurer que le rayonnement est correctement focalisé.
Parlez avec votre oncologue avant la procédure pour déterminer quelles marques d'encre, le cas échéant, seront permanentes.
Le programme traditionnel de radiothérapie du sein entier est de cinq jours par semaine, du lundi au vendredi, pendant cinq à six semaines. Chaque séance dure entre 15 et 30 minutes.
Dans certains cas, une irradiation mammaire accélérée (ABI) peut être utilisée. Avec cela, des doses de rayonnement plus fortes sont administrées sur une période plus courte. Plusieurs types d'ABI sont utilisés le cas échéant:
- Radiothérapie hypofractionnée est utilisé chez les femmes qui ont subi une tumorectomie et qui ne présentent aucun signe d'atteinte ganglionnaire. Bien que la procédure soit similaire au rayonnement externe conventionnel, la dose est plus élevée et la durée du traitement est réduite à trois semaines.
- Radiothérapie conforme 3D implique une machine spécialisée qui ne traite que le site tumoral immédiat plutôt que l'ensemble du sein. Il est généralement utilisé après une tumorectomie chez les femmes sans atteinte ganglionnaire. Le traitement est administré deux fois par jour pendant cinq jours.
- Radiothérapie peropératoire (IORT) implique également un équipement spécialisé et est destiné aux femmes atteintes d'un cancer à un stade précoce et sans atteinte des ganglions lymphatiques.Pour cette procédure, une seule grande dose de rayonnement est administrée immédiatement après la tumorectomie alors que l'incision est encore ouverte.
Effets secondaires
Parce que le rayonnement du faisceau externe est délivré à travers la peau, il peut "déborder" et affecter d'autres tissus, y compris les poumons, la cage thoracique et les muscles environnants. Cela peut provoquer des effets secondaires à court et à long terme, selon la taille de la dose, la durée du traitement, l'emplacement de la tumeur et votre état de santé général. Les effets secondaires courants à court terme comprennent:
- La fatigue
- Gonflement des seins
- Changements cutanés (y compris rougeur, assombrissement ou desquamation)
Ces effets secondaires disparaissent généralement une fois le traitement terminé, mais certains peuvent prendre plus de temps à s'améliorer que d'autres. Les changements cutanés en particulier peuvent prendre jusqu'à un an pour se normaliser et, même dans ce cas, peuvent ne pas revenir complètement à leur état de prétraitement.
Des effets secondaires à long terme peuvent également survenir en raison de l'exposition cumulative aux rayonnements. Ceux-ci inclus:
- Fibrose radio-induite: Le durcissement du tissu mammaire, qui s'accompagne souvent d'une diminution de la taille des seins et d'une difficulté à allaiter
- Plexopathie brachiale: Lésions nerveuses localisées entraînant un engourdissement, une douleur et une faiblesse du bras
- Lymphœdème: Obstruction de la glande lymphatique caractérisée par un bras enflé et les tissus environnants
- Ostéopénie radio-induite: Perte osseuse localisée entraînant un risque accru de fracture des côtes
- Angiosarcome: Une complication rare dans laquelle la radiothérapie déclenche le cancer
Dans le passé, les rayonnements externes posaient un risque important de lésions cardiaques et pulmonaires. Les machines de nouvelle génération ont largement atténué le risque en réduisant les débordements de rayonnement.
Curiethérapie
La curiethérapie, également connue sous le nom de radiothérapie interne, est utilisée après une tumorectomie pour irradier la cavité chirurgicale de l'intérieur. Le rayonnement est délivré par un ou plusieurs tubes, appelés cathéters, qui sont insérés à travers la peau du sein. Les graines, granulés, bandes ou rubans radioactifs sont ensuite introduits dans les cathéters et laissés pendant plusieurs minutes ou jours avant d'être retirés.
La curiethérapie peut être utilisée avec une radiothérapie du sein entier ou seule comme une forme d'irradiation partielle accélérée du sein (APBI). Il existe deux types de curiethérapie couramment utilisés dans le cancer du sein:
- Curiethérapie mammaire interstitielleimplique la mise en place de plusieurs cathéters dans le sein à travers lesquels les sources de rayonnement sont stratégiquement placées dans et autour du site tumoral.
- Curiethérapie mammaire intracavité, également connue sous le nom de curiethérapie par ballonnet, est utilisée après une tumorectomie pour délivrer un rayonnement dans la cavité mammaire via un ballon gonflable rempli de pastilles radioactives.
Un autre type de curiethérapie, connu sous le nom d'implant permanent de graines mammaires (PBSI), peut être utilisé dans le cancer à un stade précoce. Il implique l'implantation permanente de graines radioactives à faible dose pour prévenir la récidive du cancer. Après plusieurs mois, les graines perdront leur radioactivité.
Procédure
Comme pour le rayonnement externe, la curiethérapie nécessite une cartographie minutieuse de la cavité chirurgicale. Avant l'administration de l'irradiation, un ou plusieurs cathéters seraient insérés dans le sein soit pendant la tumorectomie, soit lors d'une procédure distincte. Les cathéters sont maintenus en place pendant la durée du traitement avec une courte longueur de tube s'étendant à l'extérieur du Sein.
Le type et la dose de matières radioactives (généralement l'iode, le palladium, le césium ou l'iridium) peuvent varier selon l'approche de traitement. Ils peuvent aller des semences à très faible débit de dose (ULDR) utilisées pour le PBSI aux implants à débit de dose élevé (HDR) couramment utilisés pour l'APBI.
Une fois que la dose et les coordonnées correctes ont été établies, le cathéter externe est connecté à une machine, appelée afterloader, qui alimente la source radioactive à travers les cathéters et les élimine une fois la fraction terminée.
Par rapport aux cinq à six semaines nécessaires pour le rayonnement externe, la curiethérapie mammaire peut être complétée en trois ou sept jours.
La curiethérapie intracavitaire est généralement réalisée sur cinq jours et comprend deux séances de 10 à 20 minutes à six heures d'intervalle. La curiethérapie interstitielle, moins utilisée aujourd'hui, peut être pratiquée en milieu hospitalier sur un ou deux jours.
Effets secondaires
La curiethérapie peut provoquer bon nombre des mêmes effets secondaires du rayonnement externe, bien qu'ils aient tendance à être moins graves.
Parce que la curiethérapie implique une ou plusieurs petites incisions, il existe un risque supplémentaire d'infection, en particulier si le site du cathéter n'est pas nettoyé ou est autorisé à être mouillé. Dans certains cas, une poche de liquide, appelée sérome, peut se développer sous la peau et nécessiter un drainage avec une seringue et une aiguille.
Effets secondaires à long terme de la radiothérapieThérapie par faisceaux de protons
La protonthérapie, également connue sous le nom de protonthérapie, est une méthode avancée de rayonnement qui cause moins de dommages aux tissus environnants. Contrairement aux rayons X de haute intensité, qui diffusent les radiations lors de leur passage à travers une tumeur, les radiations émises en protonthérapie ne voyage pas au-delà de la tumeur.
Au lieu de cela, les particules chargées, appelées protons, ne libèrent leur énergie que lorsqu'elles atteignent leur cible. Cela réduit la soi-disant «dose de sortie» de rayonnement qui peut endommager les tissus collatéraux. Les effets secondaires sont similaires à ceux des autres types de radiothérapie, mais sont présumés être moins graves.
Bien que la protonthérapie existe depuis 1989 et soit déjà utilisée pour traiter certains cancers (y compris le cancer de la prostate et le lymphome), des recherches sont en cours pour déterminer si elle serait efficace pour traiter le cancer du sein.
La plupart des études actuelles se concentrent sur son utilisation dans le cancer du sein localisé précoce et avancé.
Au-delà de l'absence de recherche clinique, le coût et la disponibilité de la protonthérapie restent des barrières importantes à son utilisation. À ce jour, seuls 27 centres sont équipés de cyclotrons à faisceaux de protons aux États-Unis; le coût du traitement est généralement de deux à trois fois celui du rayonnement externe.
10 mythes sur la radiothérapie