Contenu
- Objectif du test
- Risques et contre-indications
- Avant le test
- Pendant le test
- Interprétation des résultats
- Suivre
- Un mot de Verywell
Parfois, la spirométrie est effectuée en conjonction avec d'autres PFT, en fonction des informations spécifiques qu'un médecin (généralement un pneumologue) recherche.
Objectif du test
La spirométrie mesure les aspects clés de la fonction pulmonaire (pulmonaire). Le test peut jouer un rôle important dans le diagnostic et la gestion de nombreux problèmes pulmonaires.
Il peut aider à faire la distinction entre les maladies présentant des symptômes similaires et à déterminer si la condition est obstructive (dans laquelle l'expiration est altérée) et / ou restrictive (dans laquelle l'inhalation est altérée).
La spirométrie est rarement utilisée seule pour diagnostiquer une affection pulmonaire. Il est généralement combiné avec d'autres résultats, tels qu'un examen physique, un examen des antécédents médicaux et des tests d'imagerie, pour parvenir à un diagnostic.
Dans le cadre d'un panel de PFT, la spirométrie peut être utilisée pour aider à diagnostiquer:
- Maladie pulmonaire obstructive chronique (MPOC)
- Emphysème (un type de MPOC)
- Bronchectasie (un type de MPOC)
- Bronchite chronique (un type de MPOC)
- Asthme
- Fibrose pulmonaire, y compris la fibrose pulmonaire idiopathique
- Fibrose kystique
La spirométrie est également utile pour évaluer la progression de la maladie (à savoir si elle s'améliore, s'aggrave ou reste la même). Cela peut aider à déterminer si un traitement fonctionne ou doit être modifié.
La spirométrie peut également être utilisée avant la chirurgie du cancer du poumon pour prédire dans quelle mesure un patient tolérera l'opération et se débrouillera une fois qu'une partie ou un lobe d'un poumon est retiré.
Comment la MPOC est diagnostiquée
Risques et contre-indications
La spirométrie est une procédure très sûre, mais vous pouvez devenir essoufflé ou vous sentir un peu étourdi en prenant les respirations rapides et profondes qui sont nécessaires. Vous pouvez également ressentir de la toux. Ces symptômes sont normaux et rarement préoccupants.
Les personnes asthmatiques courent un faible risque de crise d'asthme pendant la spirométrie. Dans de tels cas, l'effort peut causer des problèmes respiratoires soudains et graves, bien que temporairement.
Contre-indications
Les personnes ne devraient pas subir de test de spirométrie si elles:
- Vous avez des douleurs thoraciques ou avez récemment eu une crise cardiaque ou un accident vasculaire cérébral
- Vous avez un poumon effondré (pneumothorax)
- A subi une chirurgie oculaire récente (la respiration profonde augmente la pression oculaire)
- A subi une chirurgie abdominale ou thoracique récente
- Vous avez un anévrisme dans la poitrine, l'abdomen ou le cerveau
- Avoir la tuberculose (TB)
- Avez une infection respiratoire, comme un rhume ou la grippe
Il existe certaines conditions dans lesquelles une personne peut ne pas être capable de respirer aussi pleinement et profondément, ce qui pourrait compromettre la précision du test. Bien que ce ne soit pas nécessairement des contre-indications, une évaluation d'un médecin peut être nécessaire avant que le test puisse se dérouler. Les conditions comprennent:
- Grossesse
- Ballonnements d'estomac
- Fatigue extreme
- Faiblesse musculaire générale
Avant le test
Être conscient de ce qu'implique un test de spirométrie peut vous aider à préparer et à obtenir les résultats les plus précis.
Horaire
Un test de spirométrie prend généralement environ 45 minutes. Cela peut prendre plus de temps en fonction des temps d'attente. Demandez à votre médecin si le test peut prendre plus de temps afin que vous ne soyez ni pressé ni en retard pour d'autres rendez-vous.
Emplacement
La spirométrie est généralement effectuée dans le bureau d'un pneumologue ou dans un hôpital en ambulatoire. Un séjour d'une nuit à l'hôpital peut être nécessaire si le test fait partie d'une procédure plus étendue, telle qu'une chirurgie pulmonaire.
Dans la plupart des cas, la spirométrie est réalisée par un technicien de la fonction pulmonaire ou un inhalothérapeute.
Des appareils de test de spirométrie à domicile sont disponibles, mais ils sont généralement recommandés pour la surveillance d'une affection pulmonaire supervisée par un médecin (voir ci-dessous).
Quoi porter
Parce que vous aurez besoin de respirer très profondément, vous devriez vous vêtir de vêtements amples qui ne restreindront pas votre respiration. Évitez les ceintures ou les vêtements qui s'ajustent étroitement autour de la poitrine ou de la taille.
Nourriture, boisson et médicaments
Il n'y a pas beaucoup de préparation impliquée dans un test de spirométrie, mais il y a peu de choses que votre médecin vous conseillera probablement de faire:
- Mangez légèrement: Si votre estomac est trop plein, il peut être plus difficile de respirer profondément et vous pourriez finir par vomir.
- Ne buvez pas d'alcool avant le test: Il se peut que vous ne puissiez pas respirer aussi bien si vous avez de l'alcool dans votre système.
- Vérifiez que vos médicaments n'interféreront pas avec le test: Certains médicaments peuvent affecter la respiration, en particulier les bronchodilatateurs inhalés. Évitez les inhalateurs à action brève six à huit heures avant le test, sauf si vous en avez vraiment besoin (signalez toute utilisation au technicien une fois que vous arrivez).
Coût et assurance maladie
Si vous avez une assurance maladie, un test de spirométrie jugé médicalement nécessaire sera couvert à 80% à 100%, selon les termes de votre police et le montant de votre franchise que vous avez atteint. Vous pouvez également être responsable d'une quote-part ou d'une coassurance.
En fonction de votre assureur et de votre état de santé, une autorisation préalable peut être nécessaire.
Si vous n'avez pas d'assurance, vos frais remboursables pour un test de spirométrie peuvent varier de 40 $ à 800 $, selon l'endroit où vous vivez et le type d'établissement que vous utilisez (p. Ex., Clinique publique, hôpital ou cabinet privé) ).
Le coût moyen de la spirométrie est d'environ 42 $, mais sachez que cela n'inclut pas la visite au bureau, ce qui pourrait ajouter 25 $ à 100 $ (ou plus) au coût total.
Comment obtenir une autorisation préalable de votre assureurCe qu'il faut apporter
En dehors de votre carte d'assurance, de votre pièce d'identité et du mode de paiement (si nécessaire), vous ne devriez pas avoir à apporter quoi que ce soit en particulier à un test de spirométrie. Vérifiez auprès du bureau pour être sûr et pour trouver quel mode de paiement est accepté.
autres considérations
Voici quelques autres choses à faire avant de passer un test de spirométrie pour garantir les résultats les plus précis:
- Couchez-vous assez tôt pour vous reposer suffisamment.
- Ne fumez pas pendant au moins quatre à six heures avant le test.
- Évitez les exercices intenses ou les activités vigoureuses au moins 30 minutes avant le test.
Pendant le test
Voici une description étape par étape de ce que vous êtes le plus susceptible de ressentir lors d'un test de spirométrie, en gardant à l'esprit qu'il peut y avoir des différences dans l'équipement et le fonctionnement de certains praticiens. Parlez à votre médecin à l'avance pour mieux évaluer vos attentes.
Pré-test
Après votre arrivée pour votre rendez-vous, vous vous enregistrerez. Cela peut impliquer de remplir des formulaires de consentement, de faire photocopier votre carte d'assurance pour vos dossiers et de prendre soin de votre quote-part si vous en avez une.
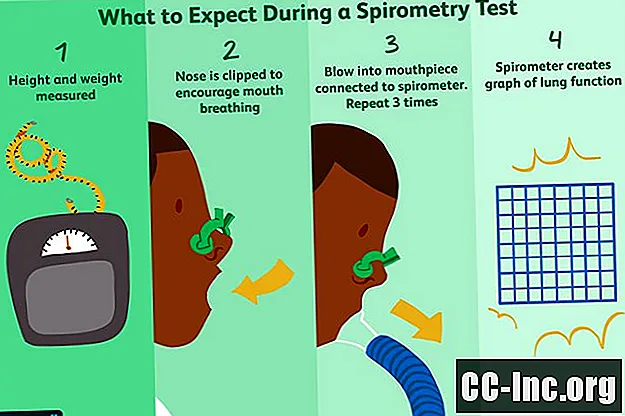
Lorsque vous serez appelé pour votre test, il vous sera demandé de vider votre vessie. Vous serez ensuite escorté jusqu'à la salle où les PFT sont effectués. Le technicien ou l'inhalothérapeute enregistrera généralement votre taille et votre poids, car ces mesures influenceront la façon dont les tests sont interprétés.
Vous serez invité à desserrer votre ceinture, si vous en portez une, et à retirer tout vêtement ou bijou qui restreint la respiration. Si vous portez des prothèses dentaires, vous les laisserez pour le test.
Tout au long du test
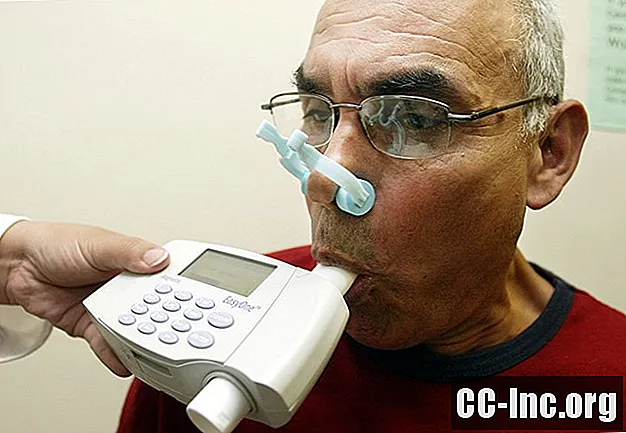
Vous serez assis sur une chaise pour le test de spirométrie et on vous demandera de vous asseoir et de respirer normalement pour vous installer. Lorsque vous serez prêt, le technicien placera un clip sur votre nez afin que vous respiriez entièrement par la bouche.
Dans la plupart des cas, vous recevrez un embout buccal en forme de tube pour respirer. Celui-ci sera connecté à un spiromètre, une machine à peu près de la taille d'une imprimante domestique qui mesure la force et le volume de vos respirations. (Moins fréquemment, il existe des appareils portables de la taille d'un appareil photo avec un embout buccal et une lecture numérique.)
Le technicien vous donnera des instructions spécifiques sur la façon de placer vos lèvres autour de l'embout buccal pour créer un joint étanche. On vous demandera alors de prendre une inspiration aussi grande et profonde que possible et de souffler dans le tube avec autant de force que possible.
Le spiromètre créera un graphique qui enregistre la vitesse et le volume de votre respiration. Pour être considérés comme précis, les tests doivent être reproductibles (ce qui signifie que les mêmes résultats sont obtenus à chaque séance). En tant que tel, il vous sera demandé de répéter le test au moins trois fois.
Parmi les choses qui peuvent mal tourner pendant le test et qui peuvent potentiellement annuler les résultats:
- La personne n'a pas créé un joint adéquat autour de l'embout buccal ou n'a pas placé la langue correctement.
- La personne n'a pas bien compris les instructions, y compris les préparations préalables au test.
- Il y avait une toux pendant l'inhalation ou l'expiration.
- La personne n'a pas pu mettre suffisamment de force dans les exhalaisons (souvent parce que certaines maladies provoquent une aggravation de la douleur avec des respirations énergiques).
- L'embout buccal était déformé ou endommagé.
S'il y a des signes d'obstruction respiratoire, un bronchodilatateur à courte durée d'action comme l'albutérol peut être utilisé lors d'une deuxième série de tests pour ouvrir les voies respiratoires et voir si les résultats s'améliorent.
Si vous vous sentez étourdi ou étourdi, ou ne pouvez pas arrêter de tousser, informez-en le technicien. Dans la plupart des cas, tout ce dont vous aurez besoin est une courte pause pour récupérer.
Après un test de spirométrie, vous pouvez reprendre vos activités normales et utiliser les médicaments que vous avez arrêtés.
Qu'est-ce qu'un test de diffusion pulmonaire?Interprétation des résultats
Étant donné que les résultats de votre test sont immédiatement disponibles, votre médecin pourra probablement les examiner avec vous lors de votre rendez-vous.
La spirométrie fournit deux mesures importantes de la fonction pulmonaire:
- Capacité vitale forcée (CVF), une mesure de la quantité d'air que vous pouvez expulser de vos poumons avec une respiration complète
- Volume expiratoire forcé (FEV1), la quantité d'air que vous pouvez expulser de vos poumons en une seconde
Les trois mesures FEV1 et les trois mesures FVC doivent être à moins de 200 millilitres (ml) l'une de l'autre. Si ce n'est pas le cas, le test ne répondra pas aux critères de reproductibilité et le médecin devra peut-être tout recommencer.
Lorsque le médecin est convaincu que les résultats du test sont valides, les informations seront utilisées pour déterminer si la fonction pulmonaire est normale ou anormale. Seules les plus grandes valeurs FEV1 et FVC seront utilisées pour cela. Tous les autres seront ignorés.
Des résultats anormaux indiquent l'un des trois schémas respiratoires possibles:
- Obstructif
- Contraignant
- Une combinaison des deux
Maladie obstructive
Une maladie pulmonaire obstructive est une maladie dans laquelle les dommages aux poumons et le rétrécissement des voies respiratoires rendent plus difficile l'expiration et le vidage complet des poumons d'air. Un schéma obstructif est observé dans les affections pulmonaires telles que la MPOC et l'asthme.
Lorsque les voies respiratoires sont obstruées, la quantité d'air que vous pouvez expirer en une seconde (FEV1) est inférieure à celle attendue pour une personne de votre âge, taille et poids.
| Valeur FEV1 | Indication |
|---|---|
| Supérieur à 80% | Ordinaire |
| 60% à 79% | Obstruction légère |
| 40% à 59% | Obstruction modérée |
| Moins de 40% | Obstruction sévère |
Parce que votre FEV1 est faible avec une maladie obstructive, le rapport FEV1 / FVC (rapport FEV1 / FVC) sera également inférieur à la moyenne.
Maladie restrictive
Un problème pulmonaire restrictif signifie que les poumons contiennent trop peu d'air et font un mauvais travail de transfert d'oxygène dans le sang. Les maladies restrictives sont le plus souvent le résultat d'une affection provoquant une raideur des poumons eux-mêmes.
La maladie pulmonaire restrictive est parfois associée à une chirurgie thoracique, à l'obésité, à la scoliose (courbure anormale de la colonne vertébrale), à la sarcoïdose (une maladie inflammatoire provoquant une croissance anormale des tissus) et à la sclérodermie (accumulation anormale et non provoquée de tissu cicatriciel).
Un modèle restrictif sera indiqué par:
- Un faible FVC
- Un rapport FEV1 / FVC normal (ce qui signifie que les deux valeurs sont proportionnellement diminuées)
Maladie obstructive / restrictive
Une combinaison de schémas respiratoires obstructifs et restrictifs peut être observée lorsqu'une personne a plus d'une maladie pulmonaire, telle que la fibrose kystique et l'asthme ou la sarcoïdose chez les personnes atteintes de MPOC.
Si vous avez une BPCO, les résultats d'un test de spirométrie après l'utilisation d'un bronchodilatateur peuvent établir la gravité de votre maladie et si elle progresse ou non.
Si vous subissez une deuxième série de tests de spirométrie à l'aide d'un bronchodilatateur et que vos valeurs se sont améliorées de 12% ou plus, votre médecin peut conclure en toute confiance que vous souffrez d'asthme.
Quel type d'asthme souffrez-vous?Suivre
Si les résultats de votre test de spirométrie ne permettent pas de fournir un diagnostic définitif ou de déterminer si une maladie pulmonaire obstructive et / ou restrictive est impliquée, votre médecin peut vous prescrire d'autres PFT, comme la pléthysmographie, pour mesurer votre capacité pulmonaire totale.
Si un diagnostic définitif peut être proposé, la prochaine étape consisterait à aborder les options de traitement et, dans certains cas, à subir des tests supplémentaires pour caractériser et mettre en scène la maladie.
Cela est particulièrement vrai avec le cancer, qui peut nécessiter une biopsie pulmonaire pour identifier le type de cellule cancéreuse, des études d'imagerie pour déterminer l'étendue et le stade de la maladie et des tests génétiques pour déterminer si vous êtes éligible à certaines immunothérapies.
D'autres maladies pulmonaires peuvent nécessiter des investigations secondaires similaires.
Comment le cancer du poumon est-il diagnostiquéAccueil Spirométrie
Une unité de spirométrie à domicile - essentiellement une version réduite du type utilisé en milieu clinique - peut être utile dans certaines circonstances sous la supervision d'un médecin.
Un appareil domestique vous permet de surveiller régulièrement les tendances de vos schémas respiratoires sur une période de temps pour en faire rapport à votre médecin. Ces informations peuvent aider votre médecin à affiner votre traitement avec plus de précision que ce n'est possible avec une seule visite au cabinet.
(Notez qu'il existe un type plus simple de spiromètre appelé spiromètre incitatif qui ne fournit pas de mesures de la fonction pulmonaire. C'est un appareil conçu pour aider à garder les poumons dégagés après la chirurgie.)
Parmi les conditions pour lesquelles votre médecin peut recommander une surveillance à domicile:
- Une étude réalisée en 2017 en Iran a suggéré que la spirométrie à domicile pourrait être utilisée pour surveiller les complications consécutives à une transplantation pulmonaire.
- Une étude similaire de 2013 publiée dans Essais cliniques contemporains ont constaté que la spirométrie à domicile peut aider à détecter les baisses précoces de la fonction pulmonaire chez les personnes atteintes de fibrose kystique, permettant un traitement plus précoce, une réduction de la maladie, un déclin plus lent de la fonction pulmonaire et une meilleure qualité de vie.
En revanche, la précision des unités de spirométrie à domicile peut varier selon la marque. Les moins chers ont tendance à être moins précis, tandis que les recommandés peuvent souvent être inabordables. Votre médecin peut vous recommander l'unité la mieux adaptée à votre état. Les spiromètres domestiques sont parfois couverts par une assurance, au moins en partie, si cela est médicalement indiqué.
Certains médecins craignent également que les unités puissent être utilisées comme substituts aux visites médicales régulières ou encourager les gens à modifier leur traitement sur la base de lectures arbitraires.
N'utilisez un spiromètre domestique que si votre médecin vous le recommande. Assurez-vous de comprendre comment l'utiliser correctement et de suivre les instructions de votre médecin concernant la communication précise des résultats et la planification des visites de suivi.
Oxymètres de pouls à domicile pour les personnes souffrant d'asthmeUn mot de Verywell
Si vous avez subi un test de spirométrie, demandez à votre médecin de vous expliquer les résultats, la signification des chiffres et s'il y a eu des changements de valeur depuis votre dernière visite. En vous renseignant et en étant votre propre défenseur, vous êtes dans la meilleure position pour faire des choix éclairés concernant votre santé et vos options de traitement.