
Contenu
- La description
- Pourquoi la procédure est effectuée
- Des risques
- Avant la procédure
- Après la procédure
- Perspectives (pronostic)
- Noms alternatifs
- Instructions pour le patient
- Images
- Références
- Date de révision 6/21/2018
Le pontage gastrique est une intervention chirurgicale qui vous aide à perdre du poids en modifiant la façon dont votre estomac et votre intestin grêle traitent les aliments que vous mangez.
Après l'opération, votre estomac sera plus petit. Vous vous sentirez plein avec moins de nourriture.
Les aliments que vous mangez n'entrent plus dans certaines parties de votre estomac et de votre intestin grêle qui absorbent les aliments. Pour cette raison, votre corps ne recevra pas toutes les calories des aliments que vous mangez.
La description
Vous aurez une anesthésie générale avant cette chirurgie. Vous serez endormi et sans douleur.
Il y a 2 étapes pendant le pontage gastrique:
- La première étape rend votre estomac plus petit. Votre chirurgien utilise des agrafes pour diviser votre estomac en une petite section supérieure et une section inférieure plus grande. La partie supérieure de votre estomac (appelée la poche) est l'endroit où iront les aliments que vous mangerez. La pochette a à peu près la taille d’une noix. Il ne contient qu'environ 1 once (28 oz) ou 28 grammes (g) de nourriture. Pour cette raison, vous mangerez moins et perdrez du poids.
- La deuxième étape est le contournement. Votre chirurgien connecte une petite partie de votre intestin grêle (le jéjunum) à un petit trou dans votre poche. La nourriture que vous mangez va maintenant passer de la pochette à cette nouvelle ouverture et à votre intestin grêle. En conséquence, votre corps absorbera moins de calories.
Le pontage gastrique peut être effectué de deux manières. Avec une chirurgie ouverte, votre chirurgien fait une grande coupure chirurgicale pour ouvrir votre ventre. Le pontage est effectué en travaillant sur votre estomac, votre intestin grêle et d'autres organes.
Une autre façon de procéder consiste à utiliser une minuscule caméra, appelée laparoscope. Cet appareil photo est placé dans votre ventre. La chirurgie s'appelle la laparoscopie. La portée permet au chirurgien de voir à l'intérieur de votre ventre.
Dans cette opération:
- Le chirurgien fait 4 à 6 petites coupures dans le ventre.
- La portée et les instruments nécessaires pour effectuer la chirurgie sont insérés à travers ces coupures.
- La caméra est connectée à un moniteur vidéo dans la salle d'opération. Cela permet au chirurgien de visualiser l'intérieur de votre ventre pendant l'opération.
Les avantages de la laparoscopie par rapport à la chirurgie ouverte incluent:
- Court séjour à l'hôpital et récupération plus rapide.
- Moins de douleur.
- Cicatrices plus petites et risque moins élevé de contracter une hernie ou une infection.
Cette opération prend environ 2 à 4 heures.
Pourquoi la procédure est effectuée
La chirurgie de perte de poids peut être une option si vous êtes très obèse et que vous n’avez pas été en mesure de perdre du poids par votre régime alimentaire et votre activité physique.
Les médecins utilisent souvent l'indice de masse corporelle (IMC) et des problèmes de santé tels que le diabète de type 2 (diabète débutant à l'âge adulte) et l'hypertension artérielle pour déterminer les personnes les plus susceptibles de bénéficier d'une chirurgie de perte de poids.
Le pontage gastrique n'est pas une solution miracle à l'obésité. Cela changera grandement votre style de vie. Après cette opération, vous devez manger des aliments sains, contrôler la taille des portions de ce que vous mangez et faire de l'exercice. Si vous ne suivez pas ces mesures, la chirurgie peut entraîner des complications et une perte de poids insuffisante.
Assurez-vous de discuter des avantages et des risques avec votre chirurgien.
Cette procédure peut être recommandée si vous avez:
- Un IMC de 40 ou plus. Quelqu'un avec un IMC de 40 ou plus est au moins 100 livres (45 kilogrammes) au-dessus de leur poids recommandé. Un IMC normal se situe entre 18,5 et 25.
- Un IMC égal ou supérieur à 35 et un problème médical grave qui pourrait s’améliorer avec la perte de poids. Certaines de ces conditions sont l'apnée obstructive du sommeil, le diabète de type 2 et les maladies cardiaques.
Des risques
Le pontage gastrique est une opération majeure qui comporte de nombreux risques. Certains de ces risques sont très graves. Vous devriez discuter de ces risques avec votre chirurgien.
Les risques pour l'anesthésie et la chirurgie en général incluent:
- Réactions allergiques aux médicaments
- Problèmes de respiration
- Saignement, caillots sanguins, infection
- Problèmes cardiaques
Les risques de pontage gastrique incluent:
- Gastrite (doublure d'estomac enflammée), brûlures d'estomac ou ulcères d'estomac
- Blessure à l'estomac, aux intestins ou à d'autres organes pendant la chirurgie
- Fuite de la ligne où des parties de l'estomac ont été agrafées ensemble
- Mauvaise nutrition
- Cicatrices à l'intérieur de votre ventre pouvant entraîner un blocage de vos intestins à l'avenir
- Vomissements en mangeant plus que la poche de votre estomac
Avant la procédure
Votre chirurgien vous demandera de passer des tests et des visites chez d’autres professionnels de la santé avant de subir cette opération. Certains d'entre eux sont:
- Un examen physique complet.
- Des analyses de sang, une échographie de votre vésicule biliaire et d'autres tests pour vous assurer que vous êtes en assez bonne santé pour subir une intervention chirurgicale.
- Visites avec votre médecin pour vérifier que vos autres problèmes médicaux, tels que le diabète, l'hypertension artérielle et les problèmes cardiaques ou pulmonaires, sont sous contrôle.
- Conseil nutritionnel.
- Des cours pour vous aider à comprendre ce qui se passe pendant la chirurgie, à quoi vous attendre par la suite et quels risques ou problèmes peuvent survenir par la suite.
- Vous voudrez peut-être consulter un conseiller pour vous assurer que vous êtes émotionnellement prêt pour cette opération. Vous devez être capable de faire des changements majeurs dans votre mode de vie après la chirurgie.
Si vous fumez, vous devez arrêter plusieurs semaines avant la chirurgie et ne pas recommencer à fumer après la chirurgie. Fumer ralentit la récupération et augmente les risques de problèmes. Dites à votre médecin ou à votre infirmière si vous avez besoin d'aide pour arrêter de fumer.
Dites à votre chirurgien ou à votre infirmière:
- Si vous êtes ou pourriez être enceinte
- Quels médicaments, vitamines, herbes et autres suppléments que vous prenez, même ceux que vous avez achetés sans ordonnance
Au cours de la semaine précédant votre chirurgie:
- On vous demandera peut-être d'arrêter de prendre des médicaments qui empêchent la coagulation de votre sang. Ceux-ci incluent l'aspirine, l'ibuprofène (Advil, Motrin), la warfarine (Coumadin) et d'autres.
- Demandez à votre médecin quels médicaments vous devriez toujours prendre le jour de votre chirurgie.
- Préparez votre maison après l'opération.
Le jour de la chirurgie:
- Suivez les instructions pour savoir quand arrêter de manger et de boire.
- Prenez les médicaments prescrits par votre médecin avec une petite gorgée d’eau.
- Arrivez à l'heure à l'hôpital.
Après la procédure
La plupart des gens restent à l'hôpital pendant un à quatre jours après la chirurgie.
À l'hôpital:
- On vous demandera de vous asseoir sur le côté du lit et de marcher un peu le jour même de votre opération.
- Vous pouvez avoir un cathéter (tube) qui passe par votre nez dans votre estomac pendant 1 ou 2 jours. Ce tube aide à drainer les fluides de votre intestin.
- Vous pouvez avoir un cathéter dans votre vessie pour éliminer l'urine.
- Vous ne pourrez pas manger pendant les 1 à 3 premiers jours. Après cela, vous pouvez avoir des liquides, puis des aliments en purée ou des aliments mous.
- Vous pouvez avoir un tube connecté à la plus grande partie de votre estomac qui a été contourné. Le cathéter sortira de votre côté et drainera les fluides.
- Vous porterez des bas spéciaux sur vos jambes pour empêcher la formation de caillots sanguins.
- Vous recevrez des vaccins contre les caillots sanguins.
- Vous recevrez des médicaments contre la douleur. Vous prendrez des médicaments pour soulager la douleur ou vous recevrez un médicament contre la douleur par voie intraveineuse, un cathéter qui passe dans votre veine.
Vous pourrez rentrer chez vous quand:
- Vous pouvez manger des aliments liquides ou en purée sans vomir.
- Vous pouvez vous déplacer sans trop de douleur.
- Vous n’avez pas besoin de médicaments contre la douleur par IV ou par injection.
Assurez-vous de suivre les instructions pour prendre soin de vous à la maison.
Perspectives (pronostic)
La plupart des gens perdent environ 10 à 20 livres (4,5 à 9 kilogrammes) par mois au cours de la première année après la chirurgie. La perte de poids diminuera avec le temps. En restant fidèle à votre régime alimentaire et en faisant de l'exercice dès le début, vous perdez plus de poids.
Vous pouvez perdre au moins la moitié de votre surplus de poids au cours des deux premières années. Vous perdrez du poids rapidement après la chirurgie si vous suivez encore un régime en liquide ou en purée.
Perdre suffisamment de poids après une chirurgie peut améliorer de nombreuses conditions médicales, notamment:
- Asthme
- Reflux gastro-oesophagien (RGO)
- Hypertension artérielle
- Taux de cholestérol élevé
- Apnée obstructive du sommeil
- Diabète de type 2
Peser moins devrait également vous faciliter la tâche et vous permettre de faire vos activités quotidiennes.
Pour perdre du poids et éviter des complications liées à la procédure, vous devrez suivre les directives en matière d'exercice et de nutrition que votre médecin et votre diététiste vous ont données.
Noms alternatifs
Chirurgie bariatrique - pontage gastrique; Pontage gastrique de Roux-en-Y; Pontage gastrique - Roux-en-Y; Chirurgie de perte de poids - pontage gastrique; Chirurgie de l'obésité - pontage gastrique
Instructions pour le patient
- Sécurité de la salle de bain pour les adultes
- Pontage gastrique - sortie
- Anneau gastrique laparoscopique - écoulement
- Prévenir les chutes
- Soins des plaies chirurgicales - ouverts
- Chirurgie de perte de poids - après - quoi demander à votre médecin
- Chirurgie de perte de poids - avant - que demander à votre médecin
- Lorsque vous avez des nausées et des vomissements
- Votre régime après pontage gastrique
Images
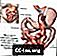
Chirurgie de l'estomac Roux-en-Y pour perdre du poids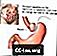
Anneau gastrique ajustable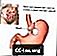
Gastroplastie à bandes verticales
Déviation biliopancréatique (DBP)
Déviation biliopancréatique avec commutation duodénale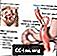
Syndrome de dumping
Références
Buchwald H. pontage gastrique de Roux-en-Y laparoscopique. Dans: Buchwald H, ed. Atlas des techniques et procédures chirurgicales métaboliques et bariatriques de Buchwald. Philadelphie, PA: Elsevier Saunders; 2012: chap 6.
Buchwald H. Dérivation gastrique ouverte de Roux-en-Y. Dans: Buchwald H, ed. Atlas des techniques et procédures chirurgicales métaboliques et bariatriques de Buchwald. Philadelphie, PA: Elsevier Saunders; 2012: chap 5.
Halperin F, SA Ding, DC Simonson, et al. Pontage gastrique de Roux-en-Y ou mode de vie avec prise en charge médicale intensive chez les patients atteints de diabète de type 2: faisabilité et résultats à 1 an d'un essai clinique randomisé. JAMA Surg. 2014; 149 (7): 716-726. PMID: 24899464 www.ncbi.nlm.nih.gov/pubmed/24899464.
Mingrone G, S Panunzi, De Gaetano A, et al. Chirurgie métabolique bariatrique versus traitement médical conventionnel chez les patients obèses atteints de diabète de type 2: suivi de cinq ans d'un essai ouvert randomisé, monocentrique et contrôlé. Lancette. 2015; 386 (9997): 964-973. PMID: 26369473. www.ncbi.nlm.nih.gov/pubmed/26369473.
Richards WO. Obésité morbide. Dans: Townsend CM Jr, RD Beauchamp, BM Evers, Mattox KL, éds. Manuel de chirurgie de Sabiston. 20ème éd. Philadelphie, PA: Elsevier; 2017: chap 47.
Thompson CC, Morton JM. Traitement chirurgical et endoscopique de l'obésité. Dans: Feldman M, LS Friedman, LJ Brandt, éds. Maladie gastro-intestinale et hépatique de Sleisenger et de Fordtran. 10 e éd. Philadelphie, PA: Elsevier Saunders; 2016: chap 8.
Date de révision 6/21/2018
Mise à jour par: Joshua Kunin, MD, consultant en chirurgie colorectale, Zichron Yaakov, Israël. Également examiné par David Zieve, MD, MGSS, directeur médical, Brenda Conaway, directrice de la rédaction et A.D.A.M. Équipe éditoriale.