Contenu
- Les causes
- Symptômes
- Examens et tests
- Traitement
- Perspectives (pronostic)
- Complications possibles
- Quand contacter un professionnel de la santé
- La prévention
- Noms alternatifs
- Images
- Références
- Date de révision 27/09/2017
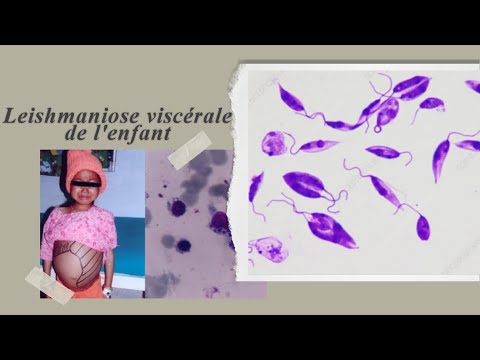
La leishmaniose est une maladie infectieuse transmise par la piqûre du phlébotome.
Les causes
La leishmaniose est causée par un minuscule parasite appelé leishmania protozoa. Les protozoaires sont des organismes unicellulaires.
Il existe différentes formes de leishmaniose.
- La leishmaniose cutanée affecte la peau et les muqueuses. Les lésions cutanées commencent généralement au site de la piqûre de phlébotome. Chez quelques personnes, des plaies peuvent se développer sur les membranes muqueuses.
- La leishmaniose systémique ou viscérale affecte tout le corps. Cette forme survient 2 à 8 mois après le piqûre du phlébotome. La plupart des gens ne se souviennent pas d'avoir eu une plaie cutanée. Cette forme peut entraîner des complications mortelles. Les parasites endommagent le système immunitaire en diminuant le nombre de cellules combattant la maladie.
Des cas de leishmaniose ont été signalés sur tous les continents, à l'exception de l'Australie et de l'Antarctique. Dans les Amériques, la leishmaniose est présente au Mexique et en Amérique du Sud. La leishmaniose a été signalée chez des militaires revenant du golfe Persique.
Symptômes
Les symptômes de la leishmaniose cutanée dépendent de l'emplacement des lésions et peuvent inclure:
- Difficulté respiratoire
- Plaies cutanées pouvant devenir un ulcère cutané guérissant très lentement
- Nez bouché, nez qui coule et saignements de nez
- Difficulté à avaler
- Ulcères et érosion de la bouche, de la langue, des gencives, des lèvres, du nez et de l'intérieur du nez
L’infection viscérale systémique chez l’enfant commence habituellement soudainement par:
- La toux
- La diarrhée
- Fièvre
- Vomissement
Les adultes ont habituellement de la fièvre pendant 2 semaines à 2 mois, accompagnés de symptômes tels que fatigue, faiblesse et perte d’appétit. La faiblesse augmente à mesure que la maladie s'aggrave.
Les autres symptômes de la leishmaniose viscérale systémique peuvent inclure:
- Douleur abdominale
- Fièvre qui dure des semaines; peut aller et venir en cycles
- Sueurs nocturnes
- Peau écailleuse, grise, foncée et cendrée
- Amincissement des cheveux
- Perte de poids
Examens et tests
Votre fournisseur de soins de santé vous examinera et découvrira peut-être une hypertrophie de la rate, du foie et des ganglions lymphatiques. On vous demandera si vous vous souvenez d'avoir été mordu par des phlébotomes ou si vous vous êtes déjà rendu dans une région où la leishmaniose est courante.
Les tests pouvant être effectués pour diagnostiquer la maladie incluent:
- Biopsie de la rate et culture
- Biopsie et culture de moelle osseuse
- Essai d'agglutination directe
- Test d'immunofluorescence indirecte
- PCR test spécifique à Leishmania
- Biopsie hépatique et culture
- Biopsie et culture de ganglions lymphatiques
- Test cutané au Monténégro (non approuvé aux États-Unis)
- Biopsie cutanée et culture
Les autres tests pouvant être effectués incluent:
- Numération globulaire complète
- Test sérologique
- Albumine de sérum
- Taux d'immunoglobuline sérique
- Protéine sérique
Traitement
Les médicaments appelés composés contenant de l’antimoine sont les principaux médicaments utilisés pour traiter la leishmaniose. Ceux-ci inclus:
- Antimoniate de méglumine
- Stibogluconate de sodium
Les autres médicaments pouvant être utilisés incluent:
- Amphotéricine b
- Kétoconazole
- Miltefosine
- Paromomycine
- Pentamidine
Une chirurgie plastique peut être nécessaire pour corriger la défiguration provoquée par des plaies au visage (leishmaniose cutanée).
Perspectives (pronostic)
Les taux de guérison sont élevés avec le médicament approprié, en particulier lorsque le traitement est commencé avant que le système immunitaire ne soit endommagé. La leishmaniose cutanée peut entraîner une défiguration.
La mort est généralement causée par des complications (telles que d'autres infections) plutôt que par la maladie elle-même. La mort survient souvent dans les 2 ans.
Complications possibles
La leishmaniose peut conduire à:
- Saignement (hémorragie)
- Infections mortelles dues à des dommages au système immunitaire
- Défiguration du visage
Quand contacter un professionnel de la santé
Contactez votre prestataire si vous présentez des symptômes de leishmaniose après avoir visité une région où la maladie est connue.
La prévention
Prendre des mesures pour éviter les piqûres de phlébotomes peut aider à prévenir la leishmaniose:
- Mise en place de filets à mailles fines autour du lit (dans les zones touchées par la maladie)
- Fenêtres de dépistage
- Porter un insectifuge
- Porter des vêtements de protection
Les mesures de santé publique visant à réduire les phlébotomes sont importantes. Il n'y a pas de vaccins ou de médicaments qui empêchent la leishmaniose.
Noms alternatifs
Le kala-azar; Leishmaniose cutanée; Leishmaniose viscérale; Leishmaniose de l'ancien monde; Leishmaniose du nouveau monde
Images
Leishmaniose
Leishmaniose à la mexicaine - lésion sur la joue
Leishmaniose au doigt
Leishmania panamensis au pied
Leishmania panamensis - gros plan
Références
Boelaert M, Sundar S. Leishmaniose. Dans: Farrar J, Hotez PJ, Junghanss T, Kang G, D Lalloo, White NJ, éds. Maladies tropicales de Manson. 23 e éd. Philadelphie, PA: Elsevier Saunders; 2014: chap 47.
Magill AJ. Espèces de Leishmania. Dans: Bennett JE, Dolin R, Blaser MJ, éds. Principes et pratique des maladies infectieuses de Mandell, Douglas et Bennett, édition mise à jour. 8ème éd. Philadelphie, PA: Elsevier Saunders; 2015: chap 277.
Date de révision 27/09/2017
Mis à jour par: Jatin M. Vyas, MD, PhD, professeur adjoint en médecine, Harvard Medical School; Assistant en médecine, Division des maladies infectieuses, Département de médecine, Massachusetts General Hospital, Boston, MA. Également examiné par David Zieve, MD, MGSS, directeur médical, Brenda Conaway, directrice de la rédaction et A.D.A.M. Équipe éditoriale.